
Barcelona
Esclerosis múltiple: los primeros tratamientos en forma de pastillas invitan al optimismo
Durante décadas, poco se ha podido hacer contra la pérdida de la vaina que recubre las fibras nerviosas cuando es atacada por el propio organismo. El congreso europeo sobre la enfermedad fue testigo de la avalancha de terapias contra un mal que afecta a mujeres jóvenes y que se manifiesta con problemas motores, de visión o urinarios. Son las secuelas de una dolencia que sufren 40.000 españoles
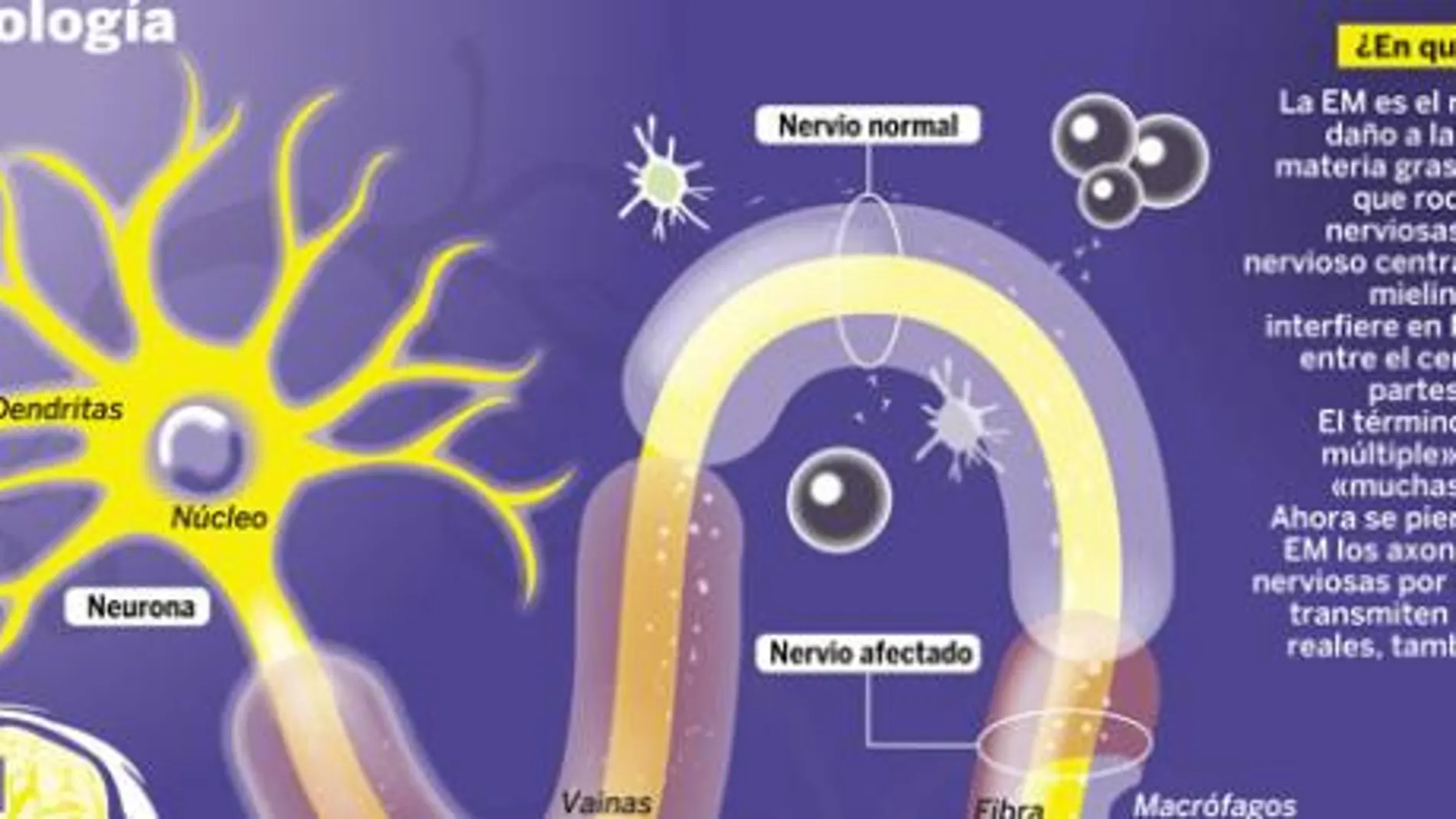
Hace 130 años que los médicos tienen conocimiento de una enfermedad llamada esclerosis múltiple (EM), pero sólo en las dos últimas décadas han podido ofrecer algún tipo de tratamiento, el interferón, que en algunos casos logró aumentar las expectativas de vida de los pacientes. Ha sido una larga travesía en el desierto de esta dolencia muy incapacitante, pero muchos pacientes –otros, por desgracia, no tanto– se van a beneficiar de una nueva avalancha de fármacos con distintos mecanismos de acción para luchar contra esta enfermedad autoinmune. La EM se caracteriza por que las células encargadas de defender al organismo, células T, atacan y deterioran la mielina, una capa que recubre las fibras nerviosas del sistema nervioso central. Podría compararse con el plástico de colores que recubre los cables, pero en este caso esta cubierta grasa del cerebro no sólo protege, sino que juega un papel clave para que los impulsos nerviosos recorran esas conexiones cerebrales.
Síntomas
Perder la vista, insensibilidad en los miembros, trastornos del equilibrio, del control de los esfínteres, declive cognitivo... en función de dónde se produzca el daño en el cerebro los síntomas pueden ser de lo más variado. A esto se le suma la incertidumbre de cómo va a evolucionar y el hecho de que su origen sigue sin esclarecerse aunque hayan avanzado bastante las terapias. Pero el peor rostro de la enfermedad es que no se trata de una degeneración que se presente en el tramo final de la vida, como el alzhéimer o el párkinson. Cuando el médico dice en una consulta: «Usted sufre esclerosis múltiple», la persona que está sentada al otro lado del escritorio no tendrá más de 25, 30 o 40 años, con una vida en pleno desarrollo. Es más probable que sea una mujer, pues afecta en una proporción de 2 o 3 por cada varón. «Con la reducción de los accidentes de tráfico, la EM se ha convertido en la primera causa de discapacidad en las personas jóvenes», explica Xavier Montalbán, jefe de la Unidad de Neuroinmunología Clínica y Esclerosis Múltiple del Hospital Vall de Hebrón de Barcelona.
En España hay unos 40.000 afectados. Pocos en términos absolutos, pero por la juventud de los afectados sí son muchos años de enfermedad con su impacto social, económico y personal. Según distintas fuentes, a los 15 años del diagnóstico, entre el 20 y el 50 por ciento de los enfermos no puede caminar sin ayudarse, como mínimo, de un bastón. Eso cuando no han acabado en una silla de ruedas. El 80 por ciento de los pacientes presentan la forma remitente recurrente, es decir, que sufrirán brotes cada cierto tiempo, con las correspondientes secuelas. El desarrollo de nuevas moléculas abre la puerta a la esperanza en este grupo. Sin embargo, entre un 10 y un 15 por ciento de las personas que se cruzan con la EM en su vida presentan la variable primaria progresiva, que conlleva un deterioro constante e imparable. El resto de los afectados, una minoría, pueden tener una variable benigna y asintomática.
El congreso más importante relacionado con la enfermedad, el del European Comittee for Treatment and Research in Multiple Sclerosis (Ectrims), ha reunido en Goteborg (Suecia) a cinco mil especialistas en la enfermedad que celebran las nuevas opciones que se presentan ante sus ojos y los de los enfermos, aunque sólo se pueda beneficiar a los que no sufren la forma progresiva de la enfermedad. La frustración de no poder ofrecer nada a un paciente que va a peor desaparece al disponer de nuevas armas, algunas tan simples como una pastilla. «Con la llegada de nuevas terapias con novedosos mecanismos de acción, los médicos nos estamos anticipando a un cambio en el escenario terapéutico de esta compleja y debilitante enfermedad. Son terapias que verdaderamente modifican el curso de la EM, que reducen la discapacidad y proporcionan periodos más largos sin sufrir un brote. Además, pueden tener una capacidad potencial de regenerar el daño ya causado», aseguró Per Selberg Sorensen, profesor de Neurología de la Universidad de Copenhague (Dinamarca).
La reunión científica dejó claro que el principal exponente de esa nueva ola de medicamentos son las terapias orales, que han demostrado eficacia sin la esclavitud de la administración endovenosa, subcutánea o intramuscular. La primera que llegará al mercado, en España lo hará el año que viene, es fingolimod. «Ésta actúa de la siguiente manera –explica Montalbán-: cuando los linfocitos cruzan la barrera hematoencefálica, pasan por el cerebro, ven que no hay virus o bacteria que destruir y no causan daño alguno. Pero en las personas con EM, esas células atacan la mielina y lo que hace el fármaco no es destruirlos, sino más bien "secuestrarlos"o retenerlos en los ganglios linfáticos. No los destruye como haría un inmunosupresor, ya que los linfocitos son necesarios para la defensa del organismos. Mejor que estén así, "guardados"».
¿Regeneración?
Esta terapia ha demostrado una reducción del número de brotes y la progresión de la discapacidad. Como contrapartida hay algunos efectos adversos como la reducción del ritmo cardiaco en la primera administración, lo que requiere que se haga en un entorno hospitalario y también podría acarrear una elevación de la tensión arterial. Sin embargo, hay otra lectura que invita al optimismo. Empieza a constatarse que, además de poner freno a la progresión de la enfermedad y los brotes, podría implicar una capacidad regeneradora de las zonas dañadas, bien por la acción directa del fármaco o porque, al reducir la inflamación que causa las lesiones, el cuerpo empiece a «reparar» las partes deterioradas. En cualquier caso, hacen falta más estudios en este sentido.
Pero aunque sea la primera, fingolimod, de la farmacéutica Novartis, no es la única terapia oral. En la carrera por estar a plena disposición de especialistas y pacientes, la cladribina (de Merck) ha recibido la opinión negativa de riesgo-beneficio de la Agencia Europea del Medicamento y tendrá que someterse a un nuevo examen por parte de este organismo. La tercera pastilla es la teriflunomida de Sanofi-Aventis. La compañía francesa presentó en Goteborg sus ensayos en fase III que muestran una reducción de los brotes y la progresión de la discapacidad de un 30 por ciento, «una verdadera nueva esperanza», en palabras de su vicepresidente, Marc Cluzel.
Además de las terapias orales, otra vía para luchar contra esta dolencia son los anticuerpos monoclonales (proteína producida en el laboratorio que se puede unir a sustancias del cuerpo) . Ocrelizumab ha mostrado en los estudios reducciones de cerca del 90 por ciento de las lesiones cerebrales causadas por la enfermedad y del 80 por ciento de las recaídas. Un fármaco parecido es ofatumumab, en el que también hay muchas expectativas. Sin embargo, el producto que inauguró el empleo de anticuerpos monoclonales fue natalizumab, un tratamiento eficaz, que llegó antes que la nueva remesa de terapias. Sin embargo, a pesar de su eficacia conllevaba un riesgo añadido, la posibilidad de sufrir una rara pero grave infección cerebral, la leucoencefalopatía multifocal progresiva (LMP), un riesgo excesivo para su uso. En el Ectrims, las compañías fabricantes, Biogen idec y Elan, han presentado un test para detectar los anticuerpos contra el virus JC, causante de la LMP, así los médicos podrán determinar en qué pacientes es más seguro administrar un tratamiento que, por lo demás, es bastante eficaz. Con todo, el clásico interferon beta aplicado precozmente sigue teniendo una capacidad de reducción de la mortalidad de un 39 por ciento, según los datos presentados por Bayer tras dos décadas de empleo de este medicamento. Viejas y nuevas armas, que prometen un futuro que no esté marcado por los negros pronósticos de hace tan sólo unas décadas.
No es la esclerosis lateral amiotrófica
El término «esclerosis» hace referencia a la cicatriz que se genera en las neuronas, al endurecimiento de un tejido humano. Por eso, esclerosis también es una palabra que designa otras enfermedades como la arteriosclesoris o la esclerosis lateral amiotrófica. Esta última, la ELA, a menudo se confunde con la esclerosis múltiple sin que sean dolencias relacionadas salvo por el nombre común. A diferencia de la esclerosis múltiple, que es una enfermedad autoinmune, la esclerosis lateral amiotrófica es una enfermedad degenerativa en la que se mueren las neuronas del sistema motor. Cuando éstas se atrofian se produce una serie de dificultades respiratorias y la muerte sobreviene al paciente en una abrumadora mayoría de los casos en un periodo de unos dos o tres años. Aunque la esclerosis múltiple también implica una reducción de la esperanza de vida en una década, los efectos no son tan devastadores como en la ELA, donde el diagnóstico prácticamente equivale a una sentencia de muerte. Sin embargo, cuando diagnostican EM a una persona los médicos se ven obligados a advertirle de que no confunda su enfermedad con la ELA, algo frecuente al buscar apresuradamente información en internet, lo que podría infundirle un hondo pesimismo.
✕
Accede a tu cuenta para comentar


