
Salud
Cómo el seguimiento de contactos controló la última gran epidemia de viruela
En 1962 se produjo un brote de la enfermedad en un pequeño pueblo cerca de Londres y cinco días después se habían vacunado hasta 285.000 personas con posible relación con los infectados
La apresurada búsqueda por una vacuna contra el coronavirus no ha de hacernos olvidar que se tendrán que implementar otras medidas de control hasta que podamos olvidarnos de la enfermedad. Una de estas medidas es tener un buen sistema de seguimiento de contactos. Muchos países, como Italia y Alemania, ya han puesto en marcha aplicaciones para controlar el movimiento de sus habitantes y así poder tener una visión clara de las personas con las que ha tenido contacto si da positivo por la enfermedad. Esto genera muchas dudas a nivel de privacidad, pero la historia está llena de casos de cómo un correcto, aunque rudimentario, sistema de seguimiento de contactos evitó la extensión de una epidemia.
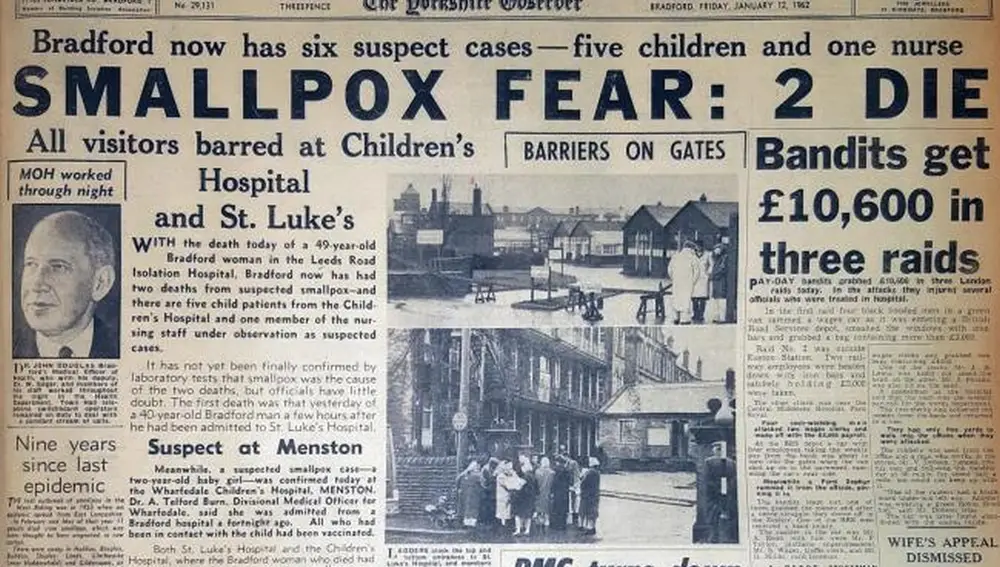
El 11 de enero de 1962, el cocinero de un colegio infantil entraba en el hospital de Bradford con una misteriosa fiebre de origen desconocido. Sus médicos sospechaban de algún tipo de infección y enviaron su sangre a hacerse un análisis al laboratorio de un hospital cercano, el St. Luke. Antes de que pudiesen llegar los resultados, el hombre fallecía y su cuerpo fue entregado para hacer una autopsia.
Ese mismo día, otro hombre, también de Bradford, moría con síntomas parecidos, con fiebre alta, dolores de cabeza y diferentes trombos. Otra vez, el análisis de sangre no llegó a tiempo y moría poco después. En este caso, fue la autopsia la que determinó que el origen era vírico y que tenía que ser viruela. Aquí empezaron a saltar todas las alarmas. Dos casos en dos hospitales distintos de un pueblo en la falda de Londres. La posibilidad de que estallase un brote de una enfermedad que se creía totalmente controlada empezó a inquietar a las autoridades sanitarias. “Llamé al médico del paciente del primer hospital y le conté que teníamos un hombre con los mismos síntomas que acababa de fallecer en el St. Luke. El médico corrió a ver el cadáver y comprobó que tenía las mismas marcas en las exilas que el cocinero. No había duda, los dos habían muerto de viruela”, aseguraba el patólogo Derrick Tomey, que había analizado ambas muestras.
La sospecha estaba, pero los análisis no iba a ser definitivos en al menos 48 horas. No se podía esperar tanto y se informó a las autoridades sanitarias, que marcaron rápidamente el camino a seguir, buscar todos los contactos de los dos hombres, aislarlos, e iniciar una rápida campaña de vacunación para todos aquellos posibles casos que hubieran podido relacionarse, aunque fuera tangencialmente, con estas dos personas. Además, empezaron a realizarse un seguimiento de los dos hombres para controlar cuáles habían sido sus movimientos previos antes de enfermar.
Ninguno había viajado lejos de Inglaterra, así que se supuso que tenían que ser enfermos secundarios de la enfermedad. Pronto se descubrió que hasta seis niños del colegio donde trabajaba el cocinero presentaban síntomas similares, con las tradicionales manchas que provoca la viruela. Había una niña de ocho años que había vuelto de Pakistán, de Karachi, el 16 de diciembre y pocos días después había sido ingresada en el hospital infantil tratada como si tuviera malaria. El 30 de diciembre moría y se le realizaba una autopsia, pero el médico no contradijo por las evidencias que vio las causas que se le habían dado de su muerte. “Cuando le expliqué que lo más seguro es que la niña tuviese viruela, el patólogo me confesó que nunca se había vacunado. El pobre hombre se contagió de la niña y moría días después de la enfermedad”, asegura apenado Tomey.
Estaba claro entonces que todos los hospitales de la zona estaban infectados y que el retraso en el diagnóstico había abierto la posibilidad de que la enfermedad se extendiese por todas partes. Y si llegaba a Londres, eso significaría centenares de muertes. Todos los enfermos que se sospechaba que tenían viruela fueron trasladados a un único hospital y se cerraron el resto de centros de salud a la expensas de saber qué camino tomar. Las urgencias se derivaron a hospitales más alejados.
Empezó así una carrera cotrarreloj de aislar, examinar y vacunar a los contactos de los enfermos. El segundo paciente, el que llegó al hospital de St.Luke, murió a las 48 horas de demostrar síntomas de la enfermedad, pero en esos días le había dado tiempo de tener hasta 200 contactos. Ninguno de sus familiares presentaba síntomas, pero no se tenía claro su historial de vacunación. En total, en apenas cinco días después de diagnosticar la viruela, 1,000 personas fueron aisladas y en los días siguientes hasta 285.000 personas fueron vacunadas
La investigación demostró que la niña sí había sido vacunada y había tenido un recordatorio en diciembre de 1961 con sus padres. Las otras dos primera víctimas no habían sido vacunadas. “Mi trabajo entonces se encargó de vigilar a los contactos inmediatos de los enfermos, lo que incluía su historial de vacunación, y controlar su desarrollo de síntomas. Tuve que quedarme en el hospital las 24 horas. Mi mujer estaba embarazada de nuestro segundo hijo y nunca había sido vacunada. No podía poner la en riesgo”, recuerda Tomey. Cuando llamó a su hospital para pedir cita para la vacuna, la respuesta fue categórica: “¡no te acerques al hospital!”
Los posibles enfermos se les retiró toda la ropa y tenían que ir desnudos. Se les tomaba la temperatura dos veces al día. Un doctor de Bradford escapó de la cuarentena para una de sus visitas privadas en Manchester, pero fue aislao durante catorce días al llegar a la ciudad. Lo mismo ocurrió con una enfermera que también se saltó la cuarentena y viajó a Londres para ver a una amiga. La prensa empezó a cubrir la noticia, con titulares en periódicos locales del tipo “¡Mantengan alejados a los paquistaníes!”. En general, se intentó controlar el pánico y la campaña de vacunación fue rápida y efectiva.
A mediados de febrero, después de unas semanas sin nuevos casos, se dio por controlado el brote. Murieron doce personas de la enfermedad y los que enfermaron no llegaron a un centenar. Todo pudo ir mucho peor si no se hubiesen implementado las medidas de seguimiento de contactos y no se hubieran aislados correctamente a los sospechosos. Este caso es una prueba más de que las medidas de seguimiento de la población no es algo que no se pueda ni discutir ahora en plena pandemia de coronavirus porque sus resultados están más que demostrados.
✕
Accede a tu cuenta para comentar




