
Sevilla
Los limbos de la reproducción asistida
Existen más de 50.000 embriones congelados en nuestro país y los diferentes ejecutivos no han sabido qué hacer con ellos. A éstos se suman los miles de óvulos almacenados que también están crionizados
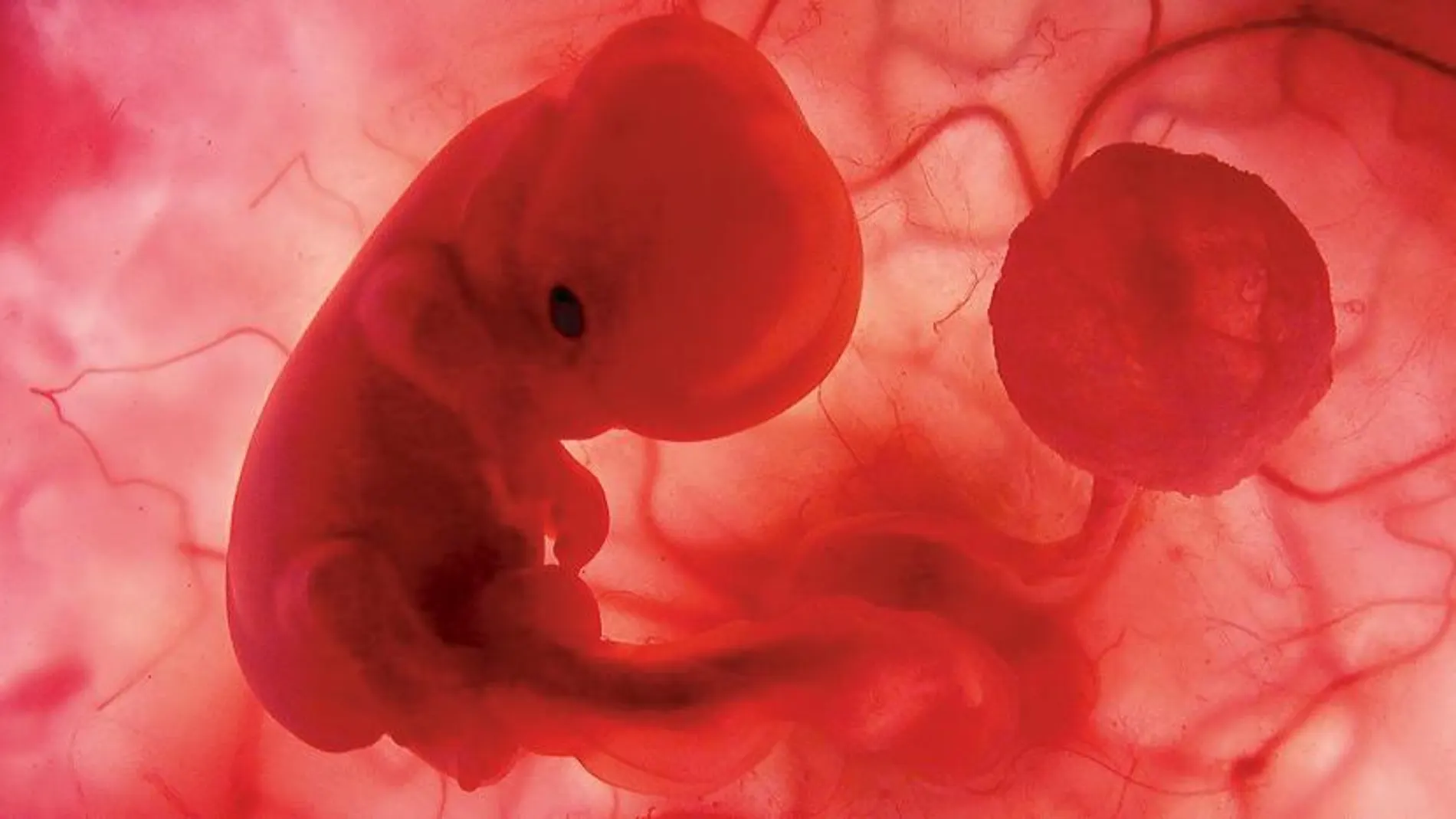
Tres de cada cien niños nacen en España gracias a la reproducción asistida. Son cifras de la Asociación para el Estudio de la Biología de la Reproducción (Asebir) y muestran la realidad actual de España. Un país donde la esperanza de vida cada vez es más alta –las niñas nacidas en 2011 superarán los 85 años, de media, de acuerdo con el INE– y la maternidad se pospone más allá de los 30. La inseminación artificial y la fecundación in vitro se han convertido en los únicos métodos por los que muchas mujeres pueden ser madres. «La edad media cada vez es más alta; también es cuando mayor poder adquisitivo tienen», afirma Montserrat Boada, directora del laboratorio de reproducción asistida del Instituto Dexeus. Sin embargo, a pesar de ser el tercer país de Europa en número de procesos, nuestra legislación mantiene, desde 1988 –cuando se redactó la primera Ley de Reproducción Asistida–, numerosos limbos legales que los gobiernos que se han sucedido no han logrado definir.
«Existen más de 50.000 embriones congelados y no sabemos qué hacer con ellos», asegura la profesora de Filosofía del Derecho de la Universidad de La Coruña Ascensión Cambrón. Esta cifra, de acuerdo con los expertos, puede ser mucho más alta y superar los 200.000, pero no hay datos oficiales. Pero ¿de dónde proceden todos estos embriones? Durante los primeros años de reproducción asistida, en los centros no se congelaban los óvulos de la mujeres, sino que eran los propios embriones los que se almacenaban en las cámaras de criogenización. Así, si se fecundaba un ciclo completo, sin descartar ningún óvulo, podían concebirse diez y, de éstos, a la mujer se le introducían cuatro o cinco embriones para asegurarse buenos resultados. Según la primera norma, los embriones congelados debían destruirse pasados cinco años desde su congelación, pero ni los centros, ni el propio Gobierno tomaron esta determinación. Eso sí, una ley posterior, la de 2003, intentó atajar este problema y restringir a tres el número de embriones que podían transferirse a una mujer, así evitaban que se siguieran acumulando. Sin embargo, ni la reforma de la ministra Ana Pastor ni el real decreto que impulsó el PSOE en 2006 dieron una salida concreta, salvo la posibilidad de que alguna pareja los adoptara. Pero «muchos de ellos llevan más de veinte años congelados y su viabilidad no está garantizada», sostiene Cambrón. El Comité de Bioética de España también le está dando vueltas a un nuevo modelo de reproducción asistida, aunque ahora temas como el aborto tengan prioridad. José Miguel Serrano, profesor de Filosofía del Derecho de la Universidad Complutense, es uno de sus miembros y sostiene que lo más importante es la «limitación de la producción de embriones». Es decir, sólo fecundar los que vayan a transferirse a la futura madre. En lo que se refiere a los ya existentes, Serrano comprende la dificultad de tomar una decisión al respecto, no obstante plantea dos vías: «la adopción de embriones o dejar que éstos sigan su curso natural». La primera cuenta con una desventaja: la autorización paterna. «Es una opción que les planteamos a nuestros pacientes pero que no siempre aceptan. Muchos se desentienden sin más, abandonan sus embriones y, sin su consentimiento, no podemos hacer nada», explica Antonio Requena, director del Instituto Valenciano de Fertilidad (IVI) de Madrid.
La experimentación es otra de las salidas que el RD2006 aprueba, sin embargo, la restricción que la legislación española impone a los ensayos con células embrionarias ha limitado su uso en este campo. Desde la Sociedad Española de Fertilidad (SEF) afirman que hay muy pocos estudios en este momento que usen embriones desechados de los centros de fertilidad. Al margen de estudios genéticos y de uno muy acotado en el que en el que se le coloca un chip para garantizar su trazabilidad, los proyectos en este área son casi nulos. «Antes sí que se producían más investigaciones con células madre embrionarias en unidades regenerativas, pero con la crisis están un poco abandonadas», añade Requena. Eso sí, la clonación queda totalmente descartada porque la transferencia de núcleos está prohibida en España.
Publicidad para donar óvulos
600,800,1.000 euros.... Las cifras saltan en internet como reclamo para promover la donación de óvulos. Cada foro y cada centro privado propone una «compensación» –como estipula el RD2006–. «Es otra forma de compraventa», sostiene José Miguel Serrano, que no aprueba este método para captar «ovodonantes». Lo cierto es que, como aseguraron los especialistas en el último congreso que se celebró este año en Sevilla, el aumento de donantes se estima «en torno al 80%» y sobre todo acuden «madres solteras y estudiantes», añade Rufino García, de la clínica Embryocenter. Esta afirmación coincide con estimaciones de otros países como Inglaterra, donde las donantes de óvulos superan con creces a los de semen, y es que, en Reino Unido, existe un registro de gametos del que carece España a pesar de que la ley de 1988 estipula que esta base de datos debe existir. «Necesitaríamos dos registros: uno de resultados clínicos y otro de donantes. Su inexistencia determina las dificultades que tienen los profesionales para seguir la norma. Crea inseguridad jurídica», sostiene el presidente de la SEF, Federico Pérez Milán. Sin esta base de datos, no se puede determinar si de un solo donante nacen más de seis hijos –límite que establece la norma–. «Yo sé que en mi clínica no ocurre, tenemos muy controlados a nuestros donantes, pero no sé si van a otra a donar más. Es probable que existan más de seis hijos de un solo donante», asegura el director de IVI Madrid.
En su lectura del RD2006, la SEF junto a Asebir reclaman que la Organización Nacional de Trasplantes (ONT), que dirige Rafael Matesanz, se responsabilice de la creación de este registro. «No creo que sea una cuestión de recursos y el sistema de consulta telemática es seguro», añade Pérez Milán. Estas organizaciones están convencidas de que es la ONT la responsable de regular esta situación, aunque «jamás haya mantenido una conversación con ellos», responde Matesanz, que discrepa de su demanda. «No tenemos competencias ni somos los encargados de crear una base de datos de gametos. No estamos preparados para ello». Aunque los centros de fertilidad lo ven muy fácil, el director de la ONT tiene claro que, «si nos ponemos a hacerlo, tendríamos que abandonar nuestras actividades en el área de trasplantes. Es complicadísimo y con las estrecheces actuales es inviable». El Ministerio de Sanidad tampoco determina quién es el órgano competente para crear estos listados, por lo que seguiremos sumando años a los 25 que han transcurrido desde que se legisló sobre la necesidad del registro.
✕
Accede a tu cuenta para comentar


