Cirugía
Recuperarse en seis semanas de una displasia de cadera
Entrevista al Dr. Manel Ribas, jefe de la Unidad de Cadera del Hospital Universitario Dexeus-Grupo Quirónsalud

-¿En qué consiste la osteotomía periacetabular?
La osteotomia periacetabular es un procedimiento quirúrgico de la cadera en el que se realizan cortes poligonales del hueso ilíaco alrededor del acetábulo que permiten reposicionar éste de manera que dan una cobertura normal de la cabeza femoral. A diferencia de otras operaciones realizadas en la displasia residual del joven y del adulto joven el contacto que se obtiene es de cartílago del acetábulo a cartílago de la cabeza femoral. El paciente deja de ser displásico. Esta intervención viene a durar una hora y media o menos, en manos expertas.
-¿Se puede utilizar esta técnica en pacientes de todas las edades?
Se emplea generalmente en pacientes hasta incluso los 40 a 45 años siempre y cuando el cartílago articular esté en buenas condiciones. Hay que saber que es una operación que puede durar toda la vida (hay estudios a largo plazo que señalan una durabilidad del 88% a más de 20 años si el cartílago está en buenas condiciones) y jamás cierra la puerta a implantar una prótesis de cadera; es más, en tal caso la cobertura del acetábulo es correcta y la durabilidad de la prótesis no queda condicionada como en el caso de una displasia artrósica en la que muchas veces el componente acetabular debe verse acompañado de injertos óseos para que éste dé una cobertura más fisiológica.
La técnica empleada es mini-invasiva. ¿En cuánto tiempo se recuperan de media los pacientes? ¿Y en comparación con la cirugía de displasia de cadera habitual?
El gold estándar en el mundo es la osteotomía periacetabular. El problema es que aún somos pocos los médicos –equipos quirúrgicos– que la realizamos. Yo mismo la aprendí en la Clínica Mayo de Rochester (Estados Unidos) en el año 2003. Existen diferentes vías de acceso para realizarla. En la vía clásica, descrita por el inventor de la osteotomía periacetabular, el profesor Reinhold Ganz en 1988, la morbilidad operatoria es mayor. Toda técnica es susceptible de mejorar. Así pues desde 2007 hacemos la osteotomía periacetabular por vía mini-invasiva lo que proporciona es un menor sangrado durante y después de la operación y los pacientes se recuperan una vez ha consolidado, tras seis u ocho semanas. Esto no quita de que el paciente en su postoperatorio realice ciertas actividades que protegen la osteotomía hasta su consolidación. La rapidez depende fundamentalmente de la actividad metabólica del paciente, así como otros factores como la edad, que sean deportistas, personas activas, etc.
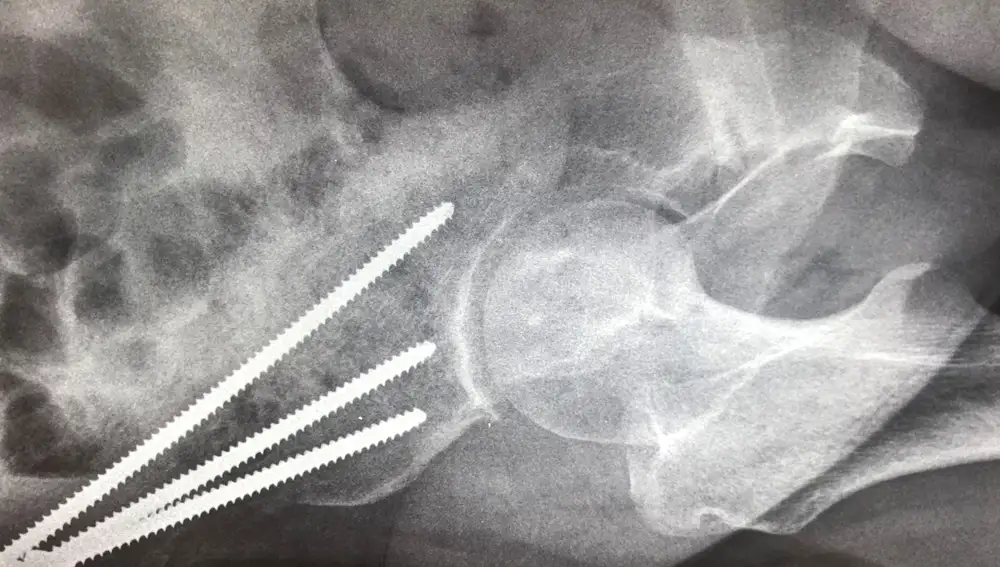
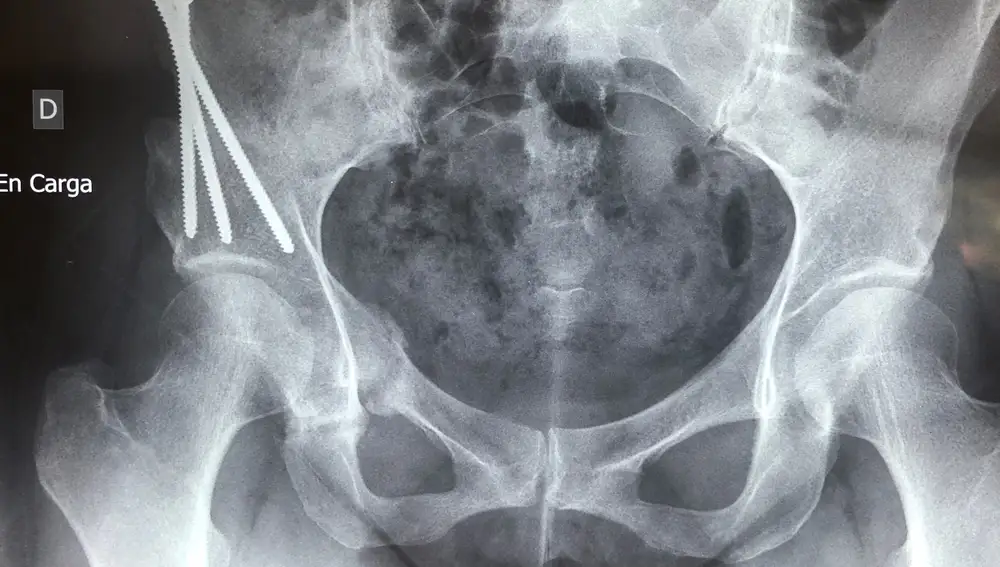
-El 98% de pacientes operados a través de esta técnica no necesitó prótesis. ¿Y con otro tipo de técnicas?
No existe comparación posible, porque otras técnicas no proporcionan contacto de cartílago hialino acetabular con cartílago hialino de la cabeza femoral. Hoy día es el gold estándar en el mundo. El problema es que aún somos pocos los expertos en esta técnica y su aprendizaje no se puede generalizar, se debe hacer de forma segura.
-¿Está contraindicada para algún tipo de afectado?
En paciente con pre-artrosis ya presente, a menos que se sea muy joven, no está indicada, como tampoco cuando el paciente no tiene una mínima movilidad en la cadera. Si no se mueve, el acetábulo no se moverá durante la operación. En todo caso debe evaluarse paciente por paciente.
-La displasia de cadera no siempre es fácil de diagnosticar. ¿A qué se debe? y ¿cuáles son los dolores más frecuentes en estos pacientes?
La displasia del recién nacido forma parte del protocolo de exclusión. Sin embargo, la displasia residual en el joven puede deberse también a un cierre más precoz del cartílago de crecimiento del acetábulo, a veces inducido por deportes que requieren impacto, movimientos forzados de repetición, etc. Su presentación más frecuente es la de un paciente (la proporción es de cuatro mujeres por cada hombre, aunque esto también depende de la etnicidad) con dolor en «C» y/o dolor lateral de la cadera cuando camina, se cansa antes porque se siente la «cadera cargada», también pacientes que están largas horas sentados. Ante estos síntomas uno debe visitar al especialista. No es difícil diagnosticar una displasia residual a menos que se desconozca. Los especialistas deben estar familiarizados con su diagnóstico, caracterizado por una cobertura Insuficiente de la cabeza femoral.
-En la actualidad, ¿cuántas personas en España pueden sufrir displasia residual de cadera?
No es fácil responder a esta pregunta porque se trata de una patología infradiagnosticada y muchas veces cuando se diagnostica es cuando el paciente ya tiene artrosis de cadera con unos síntomas muy propios. Otro factor a tener en cuenta es que es una patología que debe diferenciarse claramente del choque femoroacetabular y también saber que hay casos en que se dan ambas circunstancias, son los casos que denominamos «mixtos». Estas patologías deben ser tratadas por especialistas en cadera.
-¿Durante el confinamiento se hicieron cirugías de este tipo?
No. Durante la pandemia, en plena curva ascendente y aplanamiento, cuando el riesgo de contagio era grande, los hospitales dedicamos nuestros contingentes y espacios a tratar a pacientes con Covid-19. Tan sólo se dedicó un espacio separado en quirófano con circuito Covid negativo para urgencias de diferentes especialidades.
-¿Y ahora en la desescalada?
En efecto, durante dos meses esta cirugía, aún en su variante mini-invasiva, se ha pospuesto hasta los tiempos actuales. Se trata, aunque mini-invasiva, de una cirugía mayor de cadera.
-¿Cuáles son las medidas de seguridad que se están tomando hoy en los quirófanos?
En el Hospital Universitario Dexeus se puso en marcha todo un protocolo de «Hospital Seguro» por el que, además de las recomendaciones obligatorias por todos conocidas de distancia, protección, uso de mascarillas, minimización de pacientes en todo el espacio..., se han creado circuitos de protección de los pacientes Covid negativos (la mayoría) mediante pruebas clínicas, analíticas y radiológicas tanto en consultas externas, como en el área de quirófanos y planta de hospitalización. Se trata de una práctica que mantendremos durante los próximos meses. Desde primeros de mayo hemos iniciado de forma satisfactoria toda la actividad quirúrgica no urgente (por ejemplo, la cirugía de la artrosis, del choque femoroacetabular, de la displasia de cadera...) con resultados ampliamente satisfactorios, protegiendo tanto a los pacientes que no han padecido la enfermedad Covid-19 como a los que se curaron de los pacientes Covid positivos asintomáticos, mediante exámenes clínicos y radiológicos específicos de obligado cumplimiento.
✕
Accede a tu cuenta para comentar