Una amenaza desconocida
Así es el peligroso ictus infantil que acecha a los niños
El infarto cerebral pediátrico deja secuelas graves en el 80% de los casos por la falta de atención a tiempo
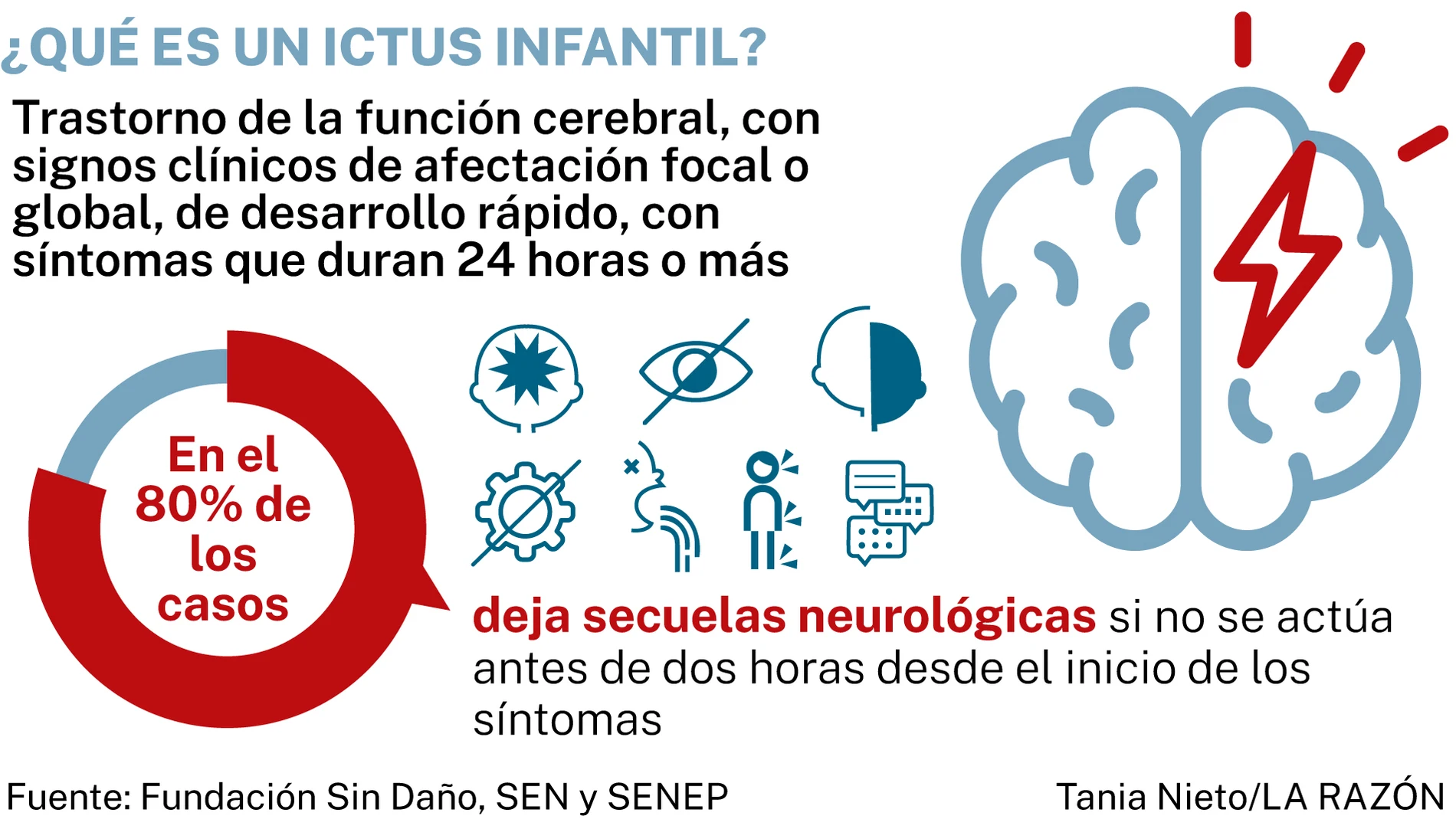
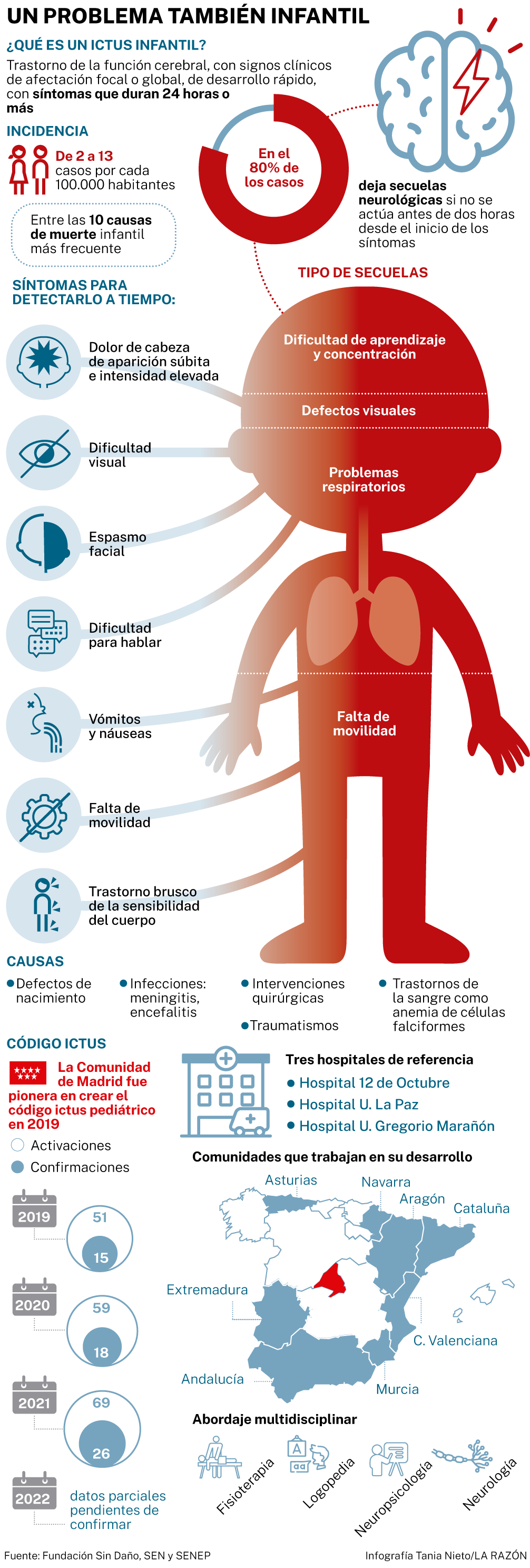
Dificultad para hablar, debilidad en una parte del cuerpo, la boca torcida, un intenso dolor de cabeza repentino, adormilamiento, rostro desencajado, distorsión de la visión... Son algunos de los síntomas que cualquier persona tiene grabados a fuego para detectar a tiempo un ictus, un problema cerebrovascular que, aunque a priori pueda parecer algo exclusivo de los adultos, también aparece en los niños, incluidos los bebés. «Por fortuna, se trata de algo infrecuente, ya que tiene una incidencia de entre dos y 13 casos por cada 100.000 habitantes menores de 18 años, pero precisamente al ser tan desconocido no se sabe reaccionar a tiempo y, por tanto, se multiplica la peligrosidad de sus consecuencias. De hecho, en el 80% de los afectados deja graves secuelas neurológicas que exigen una terapia de por vida», asegura Ana Herrero, presidenta de la Comisión de Neurología del Colegio de Fisioterapeutas de Madrid, entidad que ha lanzado una campaña de concienciación para dar visibilidad a esta cuestión con la Fundación Sin Daño y el Hospital Beata María Ana.
Más vulnerables
Las estadísticas confirman que cada año sufren un infarto cerebral más de 100.000 españoles. Sin embargo, «de entre esos adultos, siete de cada diez se recuperan favorablemente y solo el 30% queda con secuelas neurológicas graves, mientras que en los menores el impacto resulta mucho mayor. Es devastador y se convierte en un drama para las familias», asegura Mª Mar Freijo, coordinadora del Grupo de Estudio de Enfermedades Cerebrovasculares de la Sociedad Española de Neurología (SEN). La explicación estaría, según Freijo, «en la falta de información que impide reconocer a los padres y al entorno, incluso a algunos sanitarios, que estamos ante un ictus, porque es algo que no se tiene en el radar, pues se piensa que a los niños no les puede suceder».
Pero la realidad es que sí ocurre. «Y le puede pasar a cualquiera. El riesgo aumenta en menores con cardiopatías congénitas, tumores o enfermedades de la sangre, pero también se da en niños totalmente sanos y sin patologías previas», advierte María Vázquez, neuropediatra del Hospital Universitario Gregorio Marañón de Madrid y representante del Grupo de Trabajo de Ictus Infantil de la Sociedad Española de Neuropediatría.
Por esa falta de conocimiento se pierde un tiempo clave. «Y sabemos que cada minuto que se gana cuenta para la salud del cerebro y para reducir el número de niños dependientes», insiste Herrero.
Cada minuto cuenta y ante un ictus pediátrico las horas son una eternidad capaz de declinar la balanza de la calidad de vida de esos niños. Para rascar segundos a esa macabra cuenta atrás, actuar a tiempo se convierte en la llave maestra que abre muchas puertas, tal y como ocurre con los adultos, donde la implantación del Código Ictus en toda la geografía española permite salvar muchas vidas a diario casi de forma rutinaria.
Pero en el caso de los menores, el cuento cambia muchísimo y esta realidad es una asignatura pendiente para la Sanidad, tal y como lamenta Paloma Pastor, bióloga de profesión y fundadora de la Fundación Sin Daño, después de que su hijo, con ocho años, sufriera un daño cerebral adquirido. Desde entonces, su lucha constante le ha llevado a movilizar a la sociedad, pero también a las instituciones, hasta el punto de que en 2019 consiguió impulsar, junto a un grupo de médicos, que se instaurase el Código Ictus Pediátrico en la Comunidad de Madrid, pionero en España. Y eso lo cambia todo. «Es un avance importantísimo que cada año se activa más veces, lo que justifica su necesidad. Algunas comunidades ya han copiado el ejemplo de Madrid y lo están desarrollando, aunque todavía quedan muchas otras que no lo tienen, por lo que es urgente contar esta realidad que salvaría vidas», asegura Pastor.
Código ictus en menores de 18
En la Comunidad de Madrid tres hospitales forman parte del Código Ictus Pediátrico (La Paz, el 12 de Octubre y el Gregorio Marañón). «De manera rotativa estos centros garantizan la posibilidad de realizar una resonancia urgente y pruebas radiológicas intervencionistas las 24 horas. Es lo que llamamos el tratamiento hiperagudo, pues en las primeras horas, si se cumplen unos criterios, es posible tratar el ictus y eliminar el trombo que lo provoca con trombólisis o con una trombectomía, reduciendo así las secuelas», detalla Vázquez.
Ese objetivo es el desafío actual, ya que «hablamos de pacientes con toda una vida por delante que se enfrentan a un daño cerebral con un grave impacto, pues las secuelas neurológicas pueden impedirles valerse por sí solos, al afectar a la movilidad, al habla, a la capacidad de concentración y aprendizaje...Ahora los protocolos no incluyen la rehabilitación neurológica, a pesar de que sabemos que es la manera de recuperar muchas de esas capacidades, gracias a la gran plasticidad del cerebro infantil», asegura Beatriz Gavilán, coordinadora de la Unidad de Neuropsicología del Hospital Beata Ana María. Por ello, «es urgente el abordaje interdisciplinar de la neurorrehabilitación, pues las familias ahora se encuentran desatendidas», exige Herrero.
✕
Accede a tu cuenta para comentar


