Pandemia
Un estudio confirma que la COVID-19 puede producir neumonía organizada tras superar la fase aguda de la enfermedad
Hasta ahora se trataba con corticoides a todos los pacientes que se creía que podían sufrir daño grave en el pulmón como secuela, pero este trabajo demuestra que mediante una biopsia es posible identificar a aquéllos que realmente requieren de esta terapia
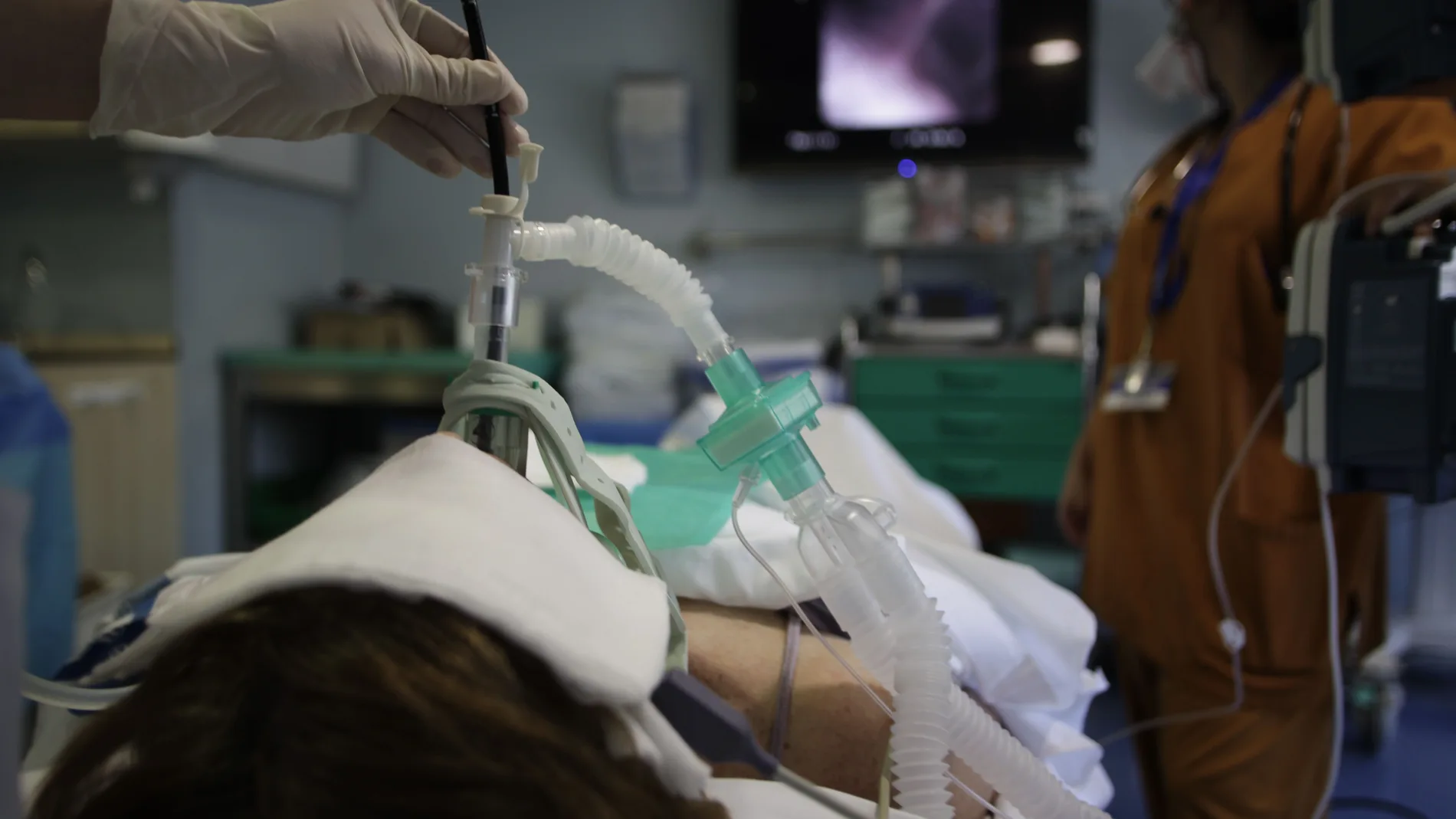
Se conoce que en torno a un 30% de los pacientes que han superado la fase aguda de la infección por COVID-19 sufren secuelas en el pulmón. A la gran mayoría de ellos se les diagnostica neumonía organizada, que es aquella que se produce como resultado de la reacción del organismo ante un daño del que es víctima el pulmón y que afecta al tejido que se encuentra alrededor de los alvéolos, dificultando la captación de oxígeno.
En estos casos, el tratamiento recomendado es la administración de corticoides para evitar que tenga lugar una fibrosis pulmonar, pero éste tiene efectos secundarios, ya que la medicación se ha de prolongar durante meses. “Los efectos secundarios del uso de corticoides durante largo tiempo más frecuentes son una subida de la glicerina, afectación en los huesos y inmunodepresión”, explica el doctor Mario Culebras, médico especialista del Servicio de Neumología del Hospital Universitari Vall d’Hebron, quien, en este sentido, apunta que el problema es que muchas veces se prescribe este tratamiento de forma empírica, valiéndose únicamente de los datos que se desprenden de una TAC torácica y de pruebas funcionales para evaluar la función pulmonar del pacientes, pero sin haber comprobado fehacientemente la existencia de esa neumonía organizada.
“En la mayoría de consultas, cuando hay sospechas de que un paciente que ha superado la fase aguda de la COVID-19 sufre neumonía organizada, se recurre a los corticoesteroides para evitar que desarrolle una fibrosis pulmonar, pero es posible que en algunos de estos casos no sea necesario este tratamiento, que requiere la administración de dosis elevadas durante meses y produce efectos secundarios, porque en realidad el paciente no sufre esa neumonía organizada”, señala Culebras, quien al respecto indica que “los corticoides, que son antiinflamatorios, son eficaces, pero lo ideal sería darlos cuando realmente es necesario y no solo basándose en sospechas o en cuestiones empíricas”.
En este contexto, durante la primera ola de la pandemia, investigadores del Servicio de Neumología del Hospital Vall d’Hebron y del grupo de Neumología de Vall d’Hebron Instituto de Investigación, en colaboración con los Servicios de Anatomía Patológica y Radiodiagnóstico del mismo hospital y el CIBER de Enfermedades Respiratorias, pusieron en marcha un estudio para tratar de confirmar histológicamente, es decir por anatomía patológica mediante biopsias, que realmente aquellos pacientes que han superado la fase aguda de la COVID-19 y sufren secuelas a nivel pulmonar tienen una neumonía organizada y, en consecuencia, deben recibir un tratamiento con corticoides.
Así pues, durante esa primera ola, se identificaron a 757 pacientes que, al menos tres meses antes, habían pasado la enfermedad de forma aguda y se les realizó una TAC torácica y pruebas funcionales, como una espirometría, para evaluar su función pulmonar. En 50 de ellos se vio que podría haber afectación intersticial en los pulmones y, en estos casos, se optó por llevar a cabo una biopsia mediante broncoscopia para confirmar ese daño.
El resultado fue que “17 de estos pacientes no tenían neumonía organizada y su histología era normal, por lo tanto, no requerían de tratamiento con corticoides, pese a que inicialmente la TAC y las pruebas funcionales respiratorias así lo podían haber hecho sospechar”, explica el doctor Culebras, quien añade que “el resto sí que habían desarrollado neumonía organizada, pero en tres casos concretos, pese a que las biopsias evidenciaban daño intersticial, se optó por no iniciar el tratamiento con corticoides al observar una mejora clínica desde que se les realizaron las pruebas hasta el momento de poner en marcha la terapia”.
Por lo tanto, la gran aportación de este estudio, que se ha publicado en la revista CHEST, es que “es el primero que confirma que hay una afectación intersticial en el pulmón producida por el daño que el virus ha hecho en la fase aguda de la enfermedad”, pone de relieve el doctor Culebras, para a continuación señalar que “si bien ya se habían hecho estudios de autopsias, de gente que murió en el periodo agudo por el coronavirus, nadie había documentado todavía qué pasa tres meses después de superar la fase aguda, cuando sigue habiendo una afectación en el pulmón, ni en el caso del MERS, ni del SARS-CoV1 ni ahora con el SARS-CoV-2”. “Hasta este estudio, cuando radiológicamente se observaba que había esa afectación en el pulmón, todos daban por hecho que había una neumonía organizada, pero eso no se había documentado hasta este estudio, el primero en el que se ha analizado desde el punto de vista de anatomía patológica la afectación que queda como secuela en estos pacientes a nivel respiratorio”.
Además, gracias a este trabajo, es posible identificar histológicamente, mediante biopsias, a aquellos pacientes que han superado la COVID-19 y presentan daño en los pulmones como secuela de la enfermedad de aquellos que tienen los pulmones sanos y, en consecuencias, determinar con una base anatómico-patológica quiénes necesitan tratamiento con corticoides y en qué casos éste es innecesario. Al respecto, el doctor Culebras recuerda que “la biopsia con broncoscopia es un procedimiento invasivo, que presenta riesgo de hemorragia y neumotorax, además de los riesgos propios de la anestesia, de manera que se hace en centros especializados y, en este sentido, Vall d’Hebron es el que centro en el que más se hace este procedimiento en Cataluña, de hecho “lleva a cabo más procedimientos que todo el resto de centros catalanes juntos”.
✕
Accede a tu cuenta para comentar