
París
Cuenta atrás para los corazones «a la carta»
Los expertos son cautos, pero la esperanza de cientos de enfermos de corazón se eleva cuando se muestran los avances que se están produciendo en la creación de tejidos e incluso órganos bioartificiales, gracias a los que poder tratar a los pacientes que han sufrido infartos de miocardio.
¿Qué son diez o quince años de investigación para una sociedad que lleva siglos intentando curar estas patologías? Este es más o menos el tiempo que calcula el cardiólogo Francisco López-Avilés que deberá transcurrir para obtener el primer corazón bioartificial: «Es un proceso largo, pero muy trascendental del que se beneficiarán, sobre todo, los pacientes crónicos en fase final ya que su única opción es el trasplante y, el corazón es uno de los órganos más deficitarios».
Obtener este logro es lo que ha llevado a decenas de investigadores de todo el mundo a reunirse en Madrid, en el VIII Simposio Internacional de Terapia con Células Madres e Innovaciones Cardiovasculares. En él se han presentado las diferentes líneas de investigación que cardiólogos y expertos en medicina regenerativa estudian. A lo largo de la mañana de ayer se pudieron escuchar exposiciones de personalidades muy relevantes de nuestro país como Valentín Fuster, que planteó dudas sobre la medicina cardiovascular personalizada.
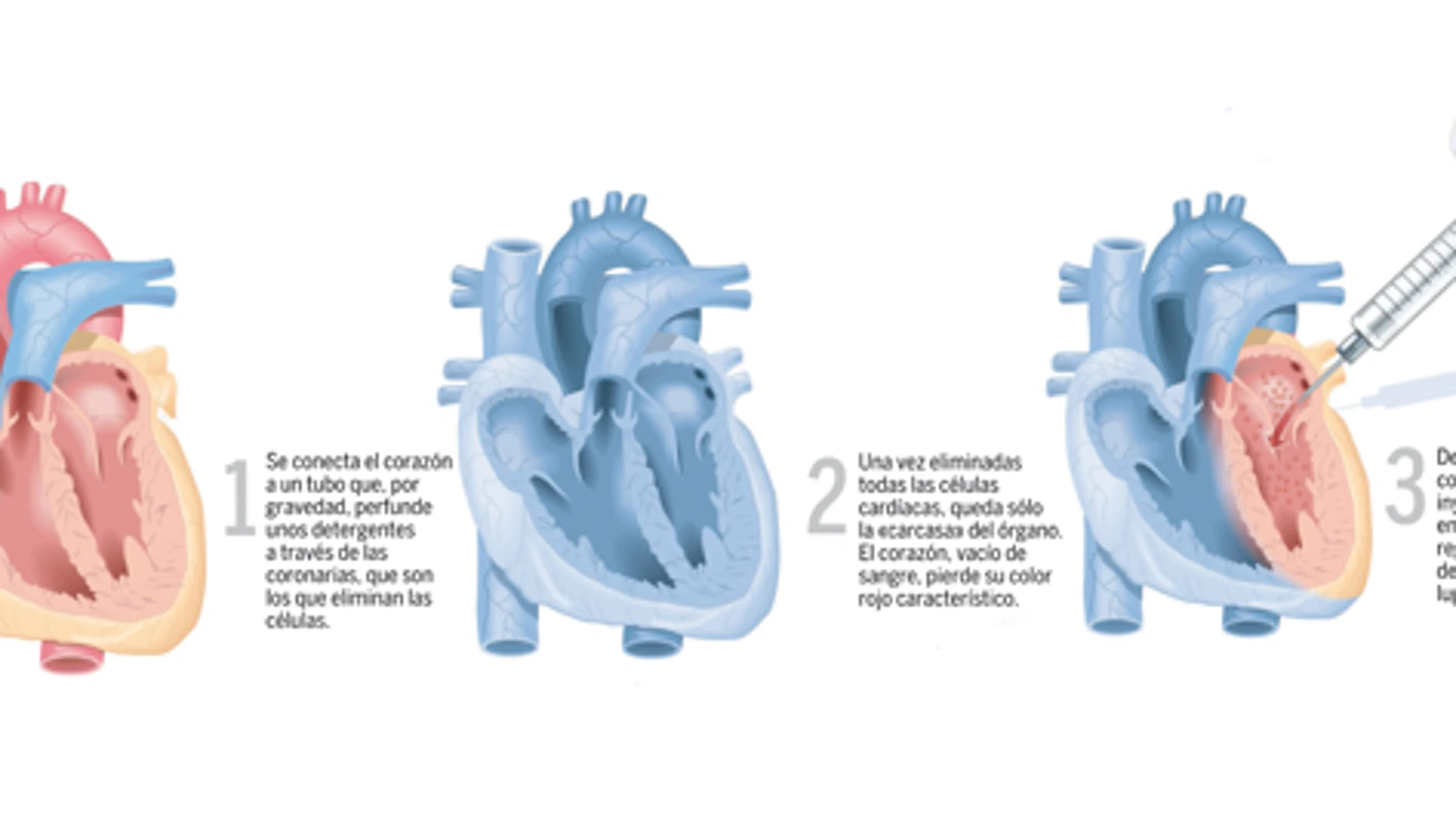
Pero, uno de los estudios que más expectación creó, fue el que lidera el Hospital Gregorio Marañón, con el doctor Fernández-Avilés a la cabeza. En noviembre, su equipo inauguró el primer laboratorio para generar corazones humanos bioartificiales a partir de células autólogas, más conocidas como células madre. El estudio, que se enmarca dentro del Proyecto Sabio (Scaffolds and Bioartificial Organs for Transplantation), «va muy bien», añade su impulsor.
Los trabajos se coordinan entre el hospital madrileño y un grupo de la Universidad de Minnesota (EE UU), que ya obtuvo en 2008 un nuevo corazón de roedor, tras inyectar células en un órgano descelularizado. Esta es la primera de las cuatro fases que debe superar el estudio para poder aplicarse en humanos. «La seguridad es lo primordial y por eso, después de experimentar con animales pequeños y grandes, y sus reacciones a largo plazo, se pasa al estudio con humanos. Por eso, si somos optimistas, podríamos hablar de 10 a 15 años hasta que se implanten las primeras terapias», añade el cardiólogo.
Una nueva esperanza
Los principales destinatarios de le creación de un órgano bioartificial son los enfermos cardiácos crónicos y en fase final. Sus células no funcionan y su recuperación es prácticamente imposible ya que han perdido la estructura que las soporta. De ahí que su única solución sea la sustitución: «Inyectar células al órgano no sirve de nada. La única opción es obtener matrices de fallecidos». En el Gregorio Marañón todavía no se ha llegado a este punto. Los cerdos son sus pacientes actuales.
De ellos se están obteniendo las matrices para asegurar que son biocompatibles y que no pierden las proteínas que ayudan a estimular las biomoléculas necesarias para desarrollar un órgano. «Todavía estamos en una fase inicial en la que valoramos si las sustancias que utilizamos para vaciar el corazón eliminan también elementos importantes para su regeneración», prosigue. En este punto también se encuentra otro grupo de trabajo del mismo hospital, que busca regenerar hígados en lugar de corazones. «Ellos están afinando sus pruebas con animales», añade Fernández-Avilés.
Uno de los baches que pueden aparecer durante las diferentes pruebas es el riesgo al rechazo y al desarrollo de tumores. Un grupo de investigadores del Hospital de Saint Louis, en París, ha obtenido resultados negativos con respecto a la tolerancia de las propias células. Dominique Charron, profesor de inmunología, planteó la duda de «tratar a pacientes con células enfermas». Este problema puede aparecer sobre todo con el uso de las iPS, un grupo de células adultas reprogramadas que se han convertido en la esperanza del futuro pero que, por seguridad, están aún en fase de estudio.
El laboratorio del doctor Fernánez-Avilés no podría trabajar sin la estrecha colaboración de la Organización Nacional de Trasplantes (ONT). Aunque actualmente los trabajos para crear un órgano artificial están más avanzados en el caso del corazón, el director de la ONT, el doctor Rafael Matesanz, cree que no sería raro que fuese el hígado el primer órgano de estas características en ver la luz. «Sería más sencillo, tanto por la morfología del hígado como por la exigencia que supone crear un corazón», afirma. «Para colocar un corazón a alguien tienes que estar muy seguro de que va a funcionar, porque si no se muere», detalla Matesanz.
El responsable de la ONT es algo más optimista que su colega Fernández-Avilés y espera que los primeros órganos bioartificiales puedan ser trasplantados a seres humanos en un plazo de cinco o diez años. Uno de los principales beneficios de esta técnica sería que eliminaría el riesgo a un posible rechazo del órgano por parte del receptor, pues éste se crea a partir de las células madre del propio paciente. Este hecho supone una nueva esperanza para las más de 5.500 personas que se encontraban a la espera de un órgano a principios de este año en España. «Apuntamos a la panacea de los trasplantes; una fábrica infinita de órganos a la carta que podría ser la solución para miles de enfermos», concluye Matesanz.
✕
Accede a tu cuenta para comentar


