
Coronavirus
Volver a vivir tras la Covid: De mandarle a paliativos e ir en silla de ruedas a poder echar unas canastas
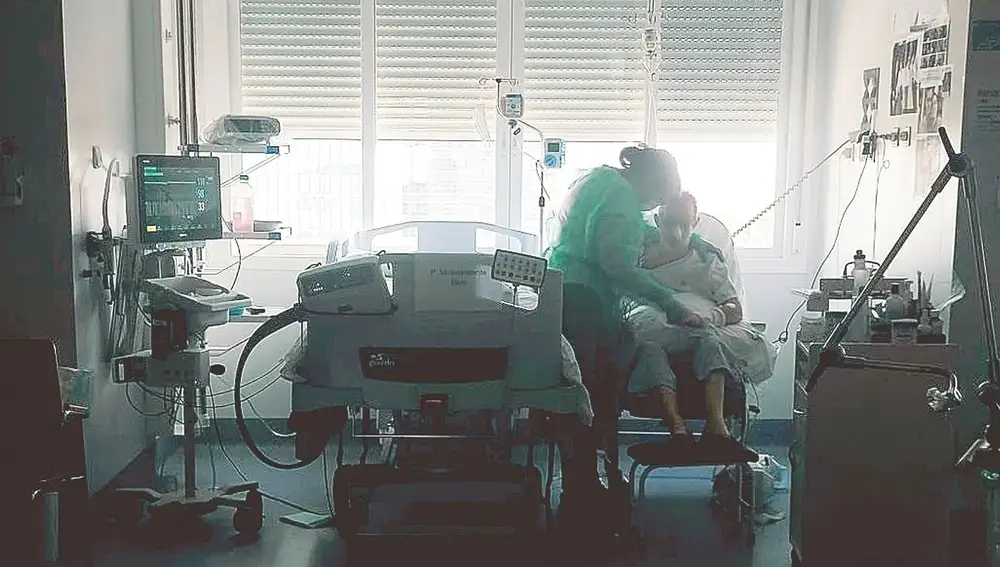
«Estuve 105 días en la UCI y casi cinco meses en total ingresado en el hospital. No podía caminar ni beber agua», explica José Manuel Garijo, un paciente post-Covid que es un fiel reflejo de que la pesadilla no termina al salir de cuidados intensivos. Su mujer y su hija no tiraron la toalla

Volver a la vida. Así se podría resumir el duro y largo camino que ha recorrido José Manuel Garijo, de 65 años, junto a su mujer y su hija. El 2 de abril de 2020 ingresó con Covid en el Hospital Universitario La Paz (Madrid). «Dos días después me intubaron. Estuve 105 días en la UCI y 140 días hasta que me dieron el alta porque después estuve en la Unidad de Cuidados Respiratorios Intermedios (UCRI). Allí empecé a saber dónde estaba, por eso mejor que esta parte te la cuenten ellas», afirma. Recoge el testigo su hija Miriam que recuerda que se contagiaron los tres. «Yo al volver de Londres y mi madre en el hospital porque la habían operado» y por aquel entonces, principios de marzo, «no había ni mascarillas», apunta Carmen. «Al estar las dos contagiadas mi padre era el que se encargaba de todo, iba al supermercado, a la farmacia... hasta que el 1 de abril empezó a sentirse muy agotado. De repente nos dijo que no veía, le había dejado un vaso de agua y no lo encontraba. Empezó a decir cosas incoherentes como si le estuviera dando un ictus o una hipoxemia (bajo nivel de oxígeno en sangre)».
22 llamadas a emergencias
«Recuerdo que hice 22 llamadas ese día. Me decían que podía ser de la vista, pero que al tener nosotras Covid no podíamos llevarle al hospital, y mi padre no podía ir solo». Llegó una ambulancia, «de las pequeñas», le subieron una botella de oxígeno y mejoró. Cuando vino la UVI Médica, les dijeron que sólo podía ir él y que no sabían a qué hospital le iban a llevar. En ese momento «él no podía ni expresarse, estaba muy nervioso». A la hora sonó el teléfono, había ingresado en la UCI de la Paz. «El día 4 nos dijeron que había pasado una noche muy mala y que le tenían que intubar. Salimos por pies y fuimos a la Paz, mi madre se quedó abajo porque se asfixiaba y yo logré llegar a la puerta de la UCI. No podía entrar. Me puse a llorar y les pedí a los sanitarios que por favor le salvaran», dice Miriam con la voz rota. «Un celador al verme me preguntó y me dijo que ya que estábamos allí que fuéramos a Urgencias por mi madre. Le hicieron una radiografía, unos análisis y una PCR, a mí no porque había muy pocas. Nos dijeron que tenía neumonía bilateral y que se quedaba ingresada. Todo eso el mismo día que habían intubado a mi padre. Me desmayé al pensar que les iba a perder a los dos».
Cada día Miriam esperaba la llamada del hospital. «Fue muy duro, no sabía si me iban a llamar por mi padre o mi madre, y los partes de ambos eran muy malos. Mi padre estaba lleno de trombos, le hacían plasmaféresis», un procedimiento de depuración sanguínea. Miriam no soportaba estar en casa, «y aunque estábamos en confinamiento, iba al hospital. Me sentaba cada día en un banco de fuera que está enfrente de la funeraria y que daba a las ventanas de la UCI, aunque no sabía cuál era la suya». Algo que siguió haciendo cuando su madre salió del hospital. «Estuve menos de una semana ingresada, necesitaban las camas. Durante esos días pregunté por mi marido y me decían que la UCI de la Paz era muy buena, pero no me daban información de su estado», recuerda Carmen, que destaca el trato excepcional que recibió: «El primer día como no había comido nada, una sanitaria al saberlo me trajo su sándwich», recuerda Carmen, a quien le costó recuperarse y quien desde hace un mes está con un tratamiento antitrombos.
Con el paso de los días, a Miriam que seguía yendo al mismo banco cada día «me empezaron a mirar los sanitarios desde la ventana. Y recuerdo que un día se asomaron y me dijeron ’'puedes pasar a verle’'. Tenía muchísimo miedo de no poder despedirme de él», recuerda Miriam, que ya había pasado la Covid. «Fue muy duro, pero al menos pude verle. Estaba intubado, lleno de cables pero tenía buen color de piel. Al día siguiente volví a ese mismo banco, ya sabía cuál era su ventana y si me subía al asiento podía verle un poco la cabeza. Recuerdo que me saludaban los sanitarios y me decían desde allí ’'tranquila tu padre sigue luchando’'». Y así se pasó Miriam sentada en ese banco «dos o tres horas cada día». El 14 de abril les llamaron. «Le iban a hacer una traqueotomía, y a partir de ese día todo fueron malas noticias: tenía infecciones, que no le podían quitar la sedación... En mayo empeoró y nos dijeron que nos despidiéramos de él», relata su hija.
Pero la suerte les volvió a sonreír. «Podíamos ir a verle. Estaba en coma, no lograban que despertara como tal. No es como en las películas. Estuvo sedado 80 u 85 días». Fue entonces cuando se dieron cuenta de que algo raro pasaba, porque cuando despertaba «no nos reconocía ni hablaba. Le pusimos fotos nuestras en la habitación para ver si mejoraba. Pensé que tenía alzhéimer y se lo dije al médico que nos comentó que tenía un derrame cerebral (sufrió tres durante su ingreso, apunta su mujer) y que nos fuéramos preparando, pero también que le intentáramos estimular». Dicho y hecho, Miriam le compuso una canción que se la ponía cada día, y «cuando le hablábamos la saturación mejoraba. Le poníamos crema porque tenía úlceras, se le caía la piel, y le dábamos masajes», recuerda su hija. «Teníamos media hora para estar con él como mucho», afirma su madre.
Dentro de la UCI estaban fuertes, pero fuera «nos derrumbábamos porque estaba desconectado con el medio, no reaccionaba». Con el paso del tiempo, José Manuel empezó a decir palabras y «nos dejaron pasar más tiempo con él. Recuerdo que se enfadaba, nos pedía que le sacáramos de allí», y es que como apunta Carmen «no sabía dónde estaba». Unos días tenía sangre por la boca, otros se ahogaba..., recuerda su hija.
El tubo se lo quitaron dos días antes de derivarle a la UCRI. Una vez allí, no les dejaron verle hasta que Miriam les insistió. «Lo tenían sentado atado para que no se quitara los tubos y mirando a la pared sin ningún estímulo», recuerda su mujer. «No tenía rehabilitación –prosigue Miriam– porque le decían que moviera una pierna y no lo hacía y comía por sonda. En ese momento sentimos que tiraban la toalla por él». Pero ellas no lo hicieron. Le pusieron mirando a la ventana y «ese día despertó, se dio cuenta de donde estaba al ver las torres». Con el paso de los días lograron darle un yogur. Pero también cogió sepsis, una escara en grado 4 de haber pasado tanto tiempo tumbado... «La neuróloga nos dijo que si lograba salir de esta no iba a poder comer o caminar solo, que no distinguiría una camisa de un pantalón y que nos fuéramos haciendo a la idea de que mi padre iría a un centro de cuidados paliativos cuando saliera». «Eso nos lo dijeron cinco días antes de salir de la Paz y nos negamos», añade su madre.
El 20 de agosto José Manuel volvió a casa. «Fue muy difícil, estaba en silla de ruedas, vino con oxígeno, con bolsa de orina que aún lleva y con 30 kilos menos. Había perdido audición, no tenía fuerza en las extremidades, no hablaba bien y tenía eccemas por todo el cuerpo. Una vez a la semana venía una enfermera para tratar la escara. Su hija se la curaba todos los días y hoy el agujero ya se le ha cerrado».
Rehabilitación en el CEN
Como se ahogaba cada cierto tiempo, pusieron un colchón en el suelo y madre e hija se fueron turnando para pronarle. Fue entonces cuando Miriam se puso en contacto con el doctor Gabriel Heras, «que fue el primer médico que logró sacar adelante a un paciente que estuvo 57 días en la UCI. Nos contó el proyecto ’'Volver a Vivir’' de HU-CI y el Centro Europeo de Neurociencias (CEN-Centro de Neurorehabilitación en Aravaca)» y así se convirtió en uno de los 10 pacientes 0 del programa.
«Fuimos el 17 de septiembre al CEN», recuerda José Manuel. Al día siguiente empezó con una rehabilitación intensiva: cinco o seis horas diarias durante seis semanas. «Llegó en silla de ruedas y empezó a caminar con arnés. Le enseñaron a vestirse, a comer, a cómo poner la garganta para poder tragar sin ahogarse...», recuerda su mujer. «Ahora ya me encuentro bien. Soy autónomo», afirma sonriente José Manuel. «Sólo nos queda retirar la sonda de la orina», dice su mujer, y “sólo necesito el oxígeno por la noche», añade él. Todo un logro.
«Un centro como este no lo hay en la Seguridad Social. Aún estamos esperando la rehabilitación pública para mayo o junio. Si no hubiéramos tenido la suerte de conocerles mi marido no estaría así. Nos han cambiado la vida. No tengo suficientes palabras de agradecimiento por su eficacia, cariño y toda la fuerza que dan a sus pacientes. Mi marido salió de la Paz hundido y en el CEN le han subido la moral. De ser dependiente a poder caminar... estos centros son esenciales». Hoy José Manuel, que ha recuperado ya siete kilos, camina una hora al día y ha reencontrado las palabras que no le salían gracias a la rehabilitación cognitiva que hizo en el CEN. «Me queda pendiente subir mejor las escaleras, pero eso es por las secuelas respiratorias». «No hay que tirar la toalla», concluye su mujer.
Las claves de la recuperación
«José Manuel es uno de los diez pacientes del proyecto piloto ’'Volver a vivir’'. Lo pusimos en marcha junto con Proyecto HU-CI cuando leímos que parecían pacientes neurológicos. Pero es infinitamente más fácil tratarles porque no tienen lesión cerebral de base», afirma José López Sánchez, director técnico del CEN. «Es crucial empezar su rehabilitación en el momento agudo, al día siguiente de recibir el alta, porque no es sólo el tiempo que están en la UCI, sino también los meses que esperan hasta recibir la rehabilitación lo que agrava el cuadro», añade. El siguiente objetivo es tratar pacientes postCovid más graves y analizar los resultados; paso para el cual están buscando financiación privada. Una vez concluido el proyecto, la idea es «presentarlo a la Seguridad Social por si les interesa colaborar». Ojalá, ya que «si los sanitarios se han dejado la vida para salvarles, no hay que dejarles tirados tras el alta», concluye el director técnico del CEN.
✕
Accede a tu cuenta para comentar



