
Pandemia
“La crisis sanitaria del coronavirus ha sido el reto más grande de la historia de la medicina intensiva”
El jefe de la UCI de Vall d’Hebron, por la que ya han pasado más de mil pacientes con COVID-19, señala que la principal lección que nos deja la pandemia es la “importancia de la flexibilidad asistencial y de la colaboración entre servicios y hospitales”
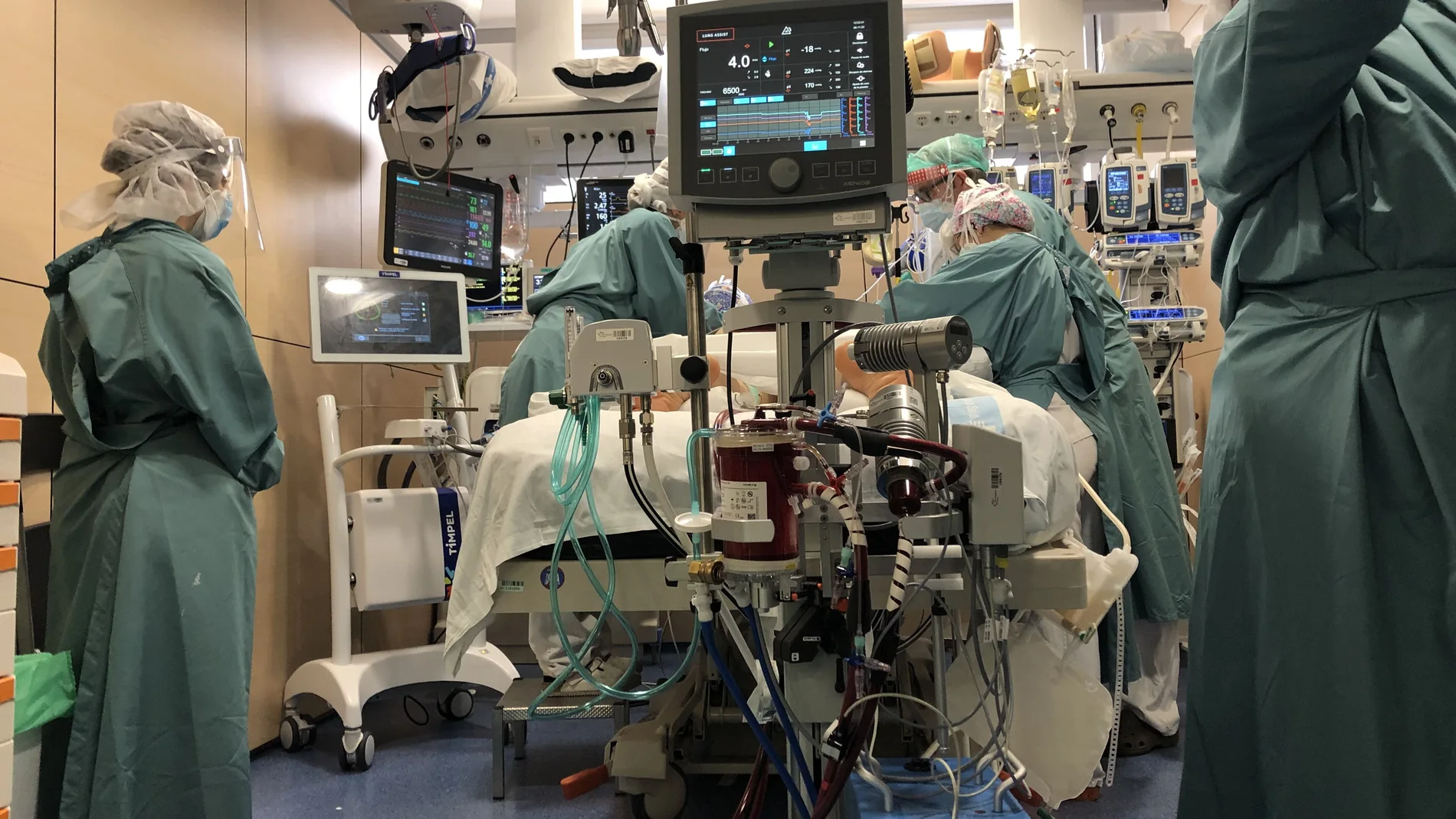
Por la UCI de Vall d’Hebron han pasado ya más de mil pacientes con COVID-19 desde que el 3 de marzo de 2020 ingresara la primera, una mujer de 29 años. Concretamente, este miércoles recibía el alta el paciente número 1032 y en la actualidad solo permanecen 14 personas ingresadas en esta unidad y dos más en semícriticos, cuando en la primera ola, allá por el més de abril de 2020, se alcanzó el pico de los 198 pacientes con COVID-19 en la UCI de este hospital.
“Ahora hay poca entrada, pero aún entran algunos, sobre todo personas que no están vacunadas porque aún no les toca por edad o porque no han querido recibir la vacuna”, comenta el doctor Ricard Ferrer, jefe de la UCI de Vall d’Hebron, quien prevé que “a partir de ahora, seguiremos teniendo pacientes COVID, pero no será una patología predominante en nuestra unidad” como lo ha sido en los últimos 15 meses.
Y es que desde el mes de marzo de 2020, la actividad de esta unidad se ha centrado en dar respuesta a los retos que ha planteado una crisis sanitaria de una magnitud sin precedentes, que además llegó casi de improviso. De hecho, en el pico de la pandemia, la UCI de Vall d’Hebron llegó a sextuplicar su capacidad para pasar de las 56 camas a más de 300 camas de críticos, siendo esta unidad la que más camas habilitó para el paciente COVID en España durante la primera ola. En este sentido, fue necesario reconvertir otras unidades del hospital y habilitar nuevos espacio para poder absorber la demanda exponencial durante los primeros meses de pandemia, así como derivar a profesionales de otras unidades a este servicio.
Pero las UCI de los hospitales no solo se vieron desbordadas por el alto número de pacientes que ingresaban a diario, sino que además, al inicio se vivieron meses de gran impotencia e incertidumbre al tratarse de una enfermedad y un virus sobre el que, hasta entonces, apenas existía información ni evidencia. “En los primeros meses de la crisis sanitaria recurríamos a tratamientos que pensábamos que funcionaban, mientras que ahora usamos aquéllos sobre los que ya tenemos evidencia científica sobre su eficacia”, señala el doctor Ferrer y ello ha sido, en gran medida, gracias a la investigación.
Investigación en entorno COVID
A los 15 días de ingresar el primer paciente en la UCI, la Unidad de Investigación Clínica de Vall d’Hebron Institut de Recerca puso en marcha el primer ensayo clínico dirigido a profundizar en el conocimiento de la enfermedad y a mejorar el tratamiento. Desde entonces, un total de 80 pacientes de esta unidad han participado en esos ensayos, gracias a los cuales los profesionales de Medicina Intensiva han podido ir adaptando los tratamientos a medida que se generaba nueva evidencia científica. Así, ahora se trata con antivirales a los pacientes que no han desarrollado formas graves de la enfermedad, porque con aquellos más graves no funcionan. Por el contrario, los corticoides se han demostrado efectivos para los pacientes críticos, pero no funcionan en los primeros estadios de la COVID-19.
En definitiva, durante este año y medio de pandemia, se han ido revisando y adaptando continuamente los protocolos de actuación en función de la experiencia acumulada y la evidencia recogida y en este sentido, por ejemplo, a día de hoy ya no se espera a comprobar si la infección remite, sino que, según los primeros resultados de las analíticas y las placas, se entuba al paciente en el momento del ingreso. Este es, por ejemplo, el caso de Beto Salsas, de 72 años, quien el pasado 28 de diciembre ingresó junto a su mujer en Vall d’Hebron por coronavirus, tras haber acudido previamente a un hospital privado donde no pudieron tratarlo por no tener camas disponibles, y tan solo un día después era trasladado a la UCI, donde permaneció algo más de dos meses, de los cuales 70 días estuvo intubado y en coma inducido.
“Estuve entre 10 y 12 días más muerto que vivo”, recuerda Salsas, quien a día de hoy aún se encuentra haciendo rehabilitación para intentar recuperar la musculatura que perdió a raíz de la enfermedad. “Me adelgacé 18 kilos y cuando desperté en la UCI solo podía mover la lengua y, al cabo de un par de semanas, también los dedos”, explica para a continuación señalar que desde un primer momento, un fisioterapeuta acudió periódicamente a la UCI para hacer con él una serie de ejercicios que le iban a ayudar en la recuperación. Tras su estancia en los cuidados intensivos, Salsas fue trasladado a planta, donde permaneció unos diez días más, y después de pasar por la planta de traumatología para hacer la rehabilitación, el 1 de abril pudo regresar a casa.
Mejor tratamiento, menos mortalidad
En definitiva, pese a que sigue sin haber un tratamiento contra la COVID-19, se ha mejorado significativamente en el manejo del paciente crítico. “La primera ola fue una fase de adaptación a contrarreloj, en la que vivimos una gran incertidumbre y fue necesario tomar decisiones rápidas, mientras que después pudimos disponer de más equipamientos y recursos y entonces empezó una fase de excelencia, más planificada y ordenada, en la que se hicieron las cosas mejor y comenzó la colaboración entre servicios y centros”, resume el doctor.
Todo ello se tradujo en una mejora de la mortalidad. “En los primeros 100 pacientes que tratamos la mortalidad fue del 20%, mientras que en los últimos cien ha sido del 5%”, destaca Ferrer, quien al respecto comenta que desde el inicio de la pandemia “han mejorado los tratamientos, así como ha aumentado la capacidad de atender a los pacientes y además la vacunación ha hecho que ahora nos lleguen pacientes más jóvenes y con un menor riesgo, a priori, de morir”, aunque al respecte el jefe de la UCI advierte que, pese a que las mujeres gestantes se encontrarían dentro de este colectivo, éstas han sido durante toda la pandemia de los pacientes más complicados, junto a aquellos que requirieron ECMO.
En este sentido, el doctor Ferrer recuerda que “Vall d’Hebron ha atenido a un centenar de mujeres embarazadas con neumonía, de las cuales, la mitad ha tenido que ser ingresada en la UCI, lo que pone de evidencia que es urgente proteger a este colectivo”. Y sobre los pacientes más críticos que han tenido que ser tratados con ECMO, que en total son 75, el médico señala que " este hospital es uno de los centros del mundo que más traslados ha hecho con esta técnica durante la pandemia”, una técnica muy compleja que se aplica cuando la ventilación mecánica no es suficiente para ayudar al enfermo a recuperar las funciones de los pulmones y el corazón, ya que oxigena la sangre del paciente y respira por él, lo que permite ganar tiempo para que éste se recupere.
Flexibilidad y colaboración
En definitiva, la crisis sanitaria generada por el coronavirus “ha sido el reto más grande la historia de la medicina intensiva, que se inició con la pandemia de la polio”, asegura el jefe de la UCI de Vall d’Hebron para a continuación recordar que “ha sido una situación muy difícil de gestionar, que se ha alargado durante 18 meses, con intermitencias y picos asistenciales que nos han llevado a habilitar y cerrar espacios para acoger camas UCI en función del número de pacientes y a reclutar y liberar profesionales” y “una de las lecciones más importantes que podemos sacar de esta experiencia es la importancia de la flexibilidad asistencial y de la colaboración entre servicios del mismo hospital, así como entre hospitales, tanto públicos como privados”.
En cuanto a los profesionales de la Medicina Intensiva, el doctor Ferrer tiene claro que “la pandemia ha significado un antes y un después, ha marcado una generación” y en este sentido asegura que “si bien es difícil saber el nivel de desgaste emocional y físico de los profesionales, no hay duda de que lo hay y que, si bien el emocional ya salió tras la primera ola, el físico aún está por venir”. Al menos, en estos momentos, en el horizonte mental de todos ellos parece que predomina la idea de que “ya no habrá un nuevo incremento importante de pacientes”.
✕
Accede a tu cuenta para comentar





