
Salud
Gastroenteritis por ‘vibrio’: qué es y en qué se diferencia del cólera
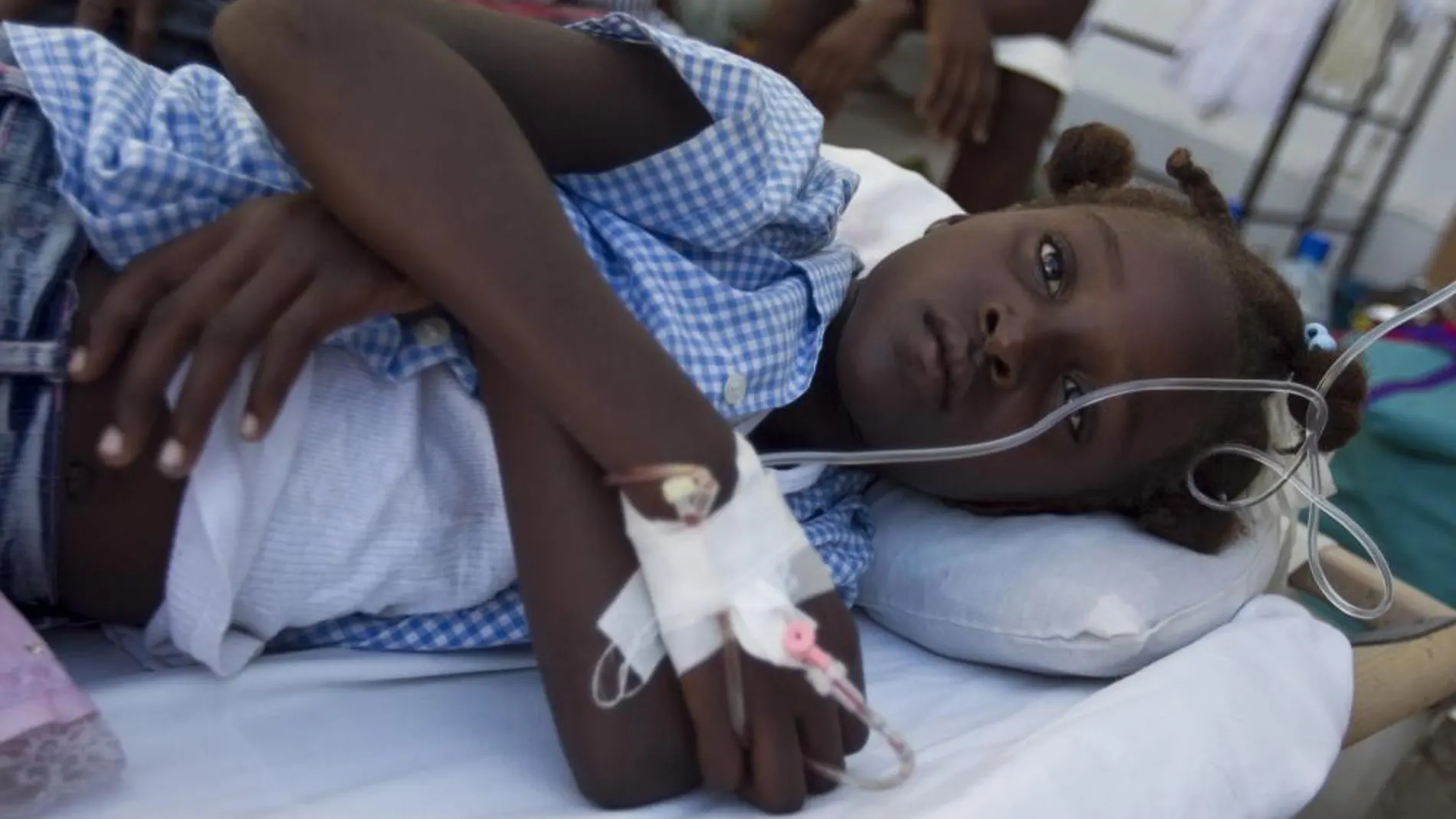
Sanidad ha aclarado que el caso de cólera de una menor atendida en Madrid era en realidad una gastroenteritis por la bacteria ‘Vibrio Cholerae’
- Alerta por poliomielitis: detectan el virus en las aguas residuales de Londres
- El gran virólogo alemán, preocupado por las muertes en Portugal, advierte de lo que ocurrirá con el coronavirus en otoño
- La nueva vacuna Covid-19 de Moderna genera “potentes anticuerpos” contra las subvariantes de Ómicron BA.4 y BA.5
- Viruela del mono: detectan por primera vez el virus en semen humano
ElMinisterio de Sanidad descartó este miércoles el caso sospechoso de cólera detectado en una menor madrileña que bebió agua de un pozo en una finca de Toledo y fue atendida por un problema gastrointestinal en un centro sanitario de la Comunidad de Madrid.
El departamento que dirige Carolina Darias explicó que el resultado de los estudios microbiológicos es que el agente patógeno encontrado en las aguas es ‘Vibrio Cholerae’ no toxigénico y, por tanto, “no se considera un caso de cólera, sino de una gastroenteritis por ‘vibrio’”. Pero, ¿qué es este tipo de gastroenteritis y en qué se diferencia del cólera?
En ambos casos se trata de una enfermedad diarreica aguda causada por la ingestión de alimentos o agua contaminados con la bacteria ‘Vibrio Cholerae’. Tal y como explica la OMS, hay muchos serogrupos (a veces llamados ‘cepas’) de Vibrio cholerae y solo dos causan brotes. El O1 ha sido el causante de todos los recientes. El O139, que se identificó por vez primera en Bangladesh en 1992, causó brotes en el pasado, pero recientemente solo se ha identificado en casos esporádicos y siempre en Asia. La mayoría de las cepas son no patogénicas. En el caso de Toledo, el Instituto de Salud Carlos III, que realizó los análisis, descartó finalmente el diagnóstico de cólera, puesto que no estaba presente la enterotoxina colérica (CT) causante de la enfermedad.
El cólera es una enfermedad intestinal aguda y grave causada por la ingestión de alimentos o agua contaminados con la bacteria Vibrio cholerae, como consecuencia del contacto directo o indirecto con heces o vómitos de personas infectadas. La bacteria, una vez en el intestino, genera una toxina que puede inducir a una diarrea repentina, indolora, acuosa, y muy abundante y frecuente, acompañada de vómitos.
La infección es generalmente benigna y la mayoría de las personas no presenta síntomas. Pueden pasar entre 12 horas y 5 días desde que se ingiere la sustancia contaminada y la aparición de los síntomas. Sin embargo, la bacteria está presente en las heces de los infectados durante los primeros 10 días siguientes a la exposición y vuelve al medio ambiente, con el consiguiente riesgo de infección de otras personas.
Casi todos los casos pueden tratarse mediante la administración de antibióticos y la reposición de los líquidos perdidos. No obstante, aproximadamente una de cada 20 personas infectadas puede tener síntomas serios y en caso de no recibir una atención médica y tratamiento inmediato, puede provocar deshidratación severa y llevar a la muerte en pocas horas.
Aunque el último caso de cólera detectado en España data del año 1979, cada año hay en el mundo entre 1,3 y 4 millones de casos y se producen entre 21.000 y 143.000 defunciones a causa de la infección, según datos de la OMS. El suministro de agua potable y el saneamiento son fundamentales para controlar la transmisión la enfermedad.
Tal y como explican a Efe fuentes sanitarias, encontrar esta bacteria en España no es frecuente, pero tampoco es la primera vez, pues se transmite al consumir agua o alimentos contaminados, como ha sido este caso. Las aguas del pozo que bebió la niña estaban en muy mal estado.
En España hubo tres epidemias de cólera en los años 70, que afectaron a Zaragoza, Barcelona, Valencia y Murcia (1971); Galicia (1975); Málaga y Barcelona (1979), en las tres con una amplia distribución y una incidencia de 200-300 casos. Desde entonces, según recoge el protocolo del cólera de la Red de Vigilancia Epidemiológica, no se ha producido ningún brote y se han registrado nueve casos entre 2012 y 2018 que fueron importados.
✕
Accede a tu cuenta para comentar
Reunión anual de la Asociación Europea para el Estudio de la Diabetes



