
Coronavirus
Qué hacer y qué no si me da un ictus
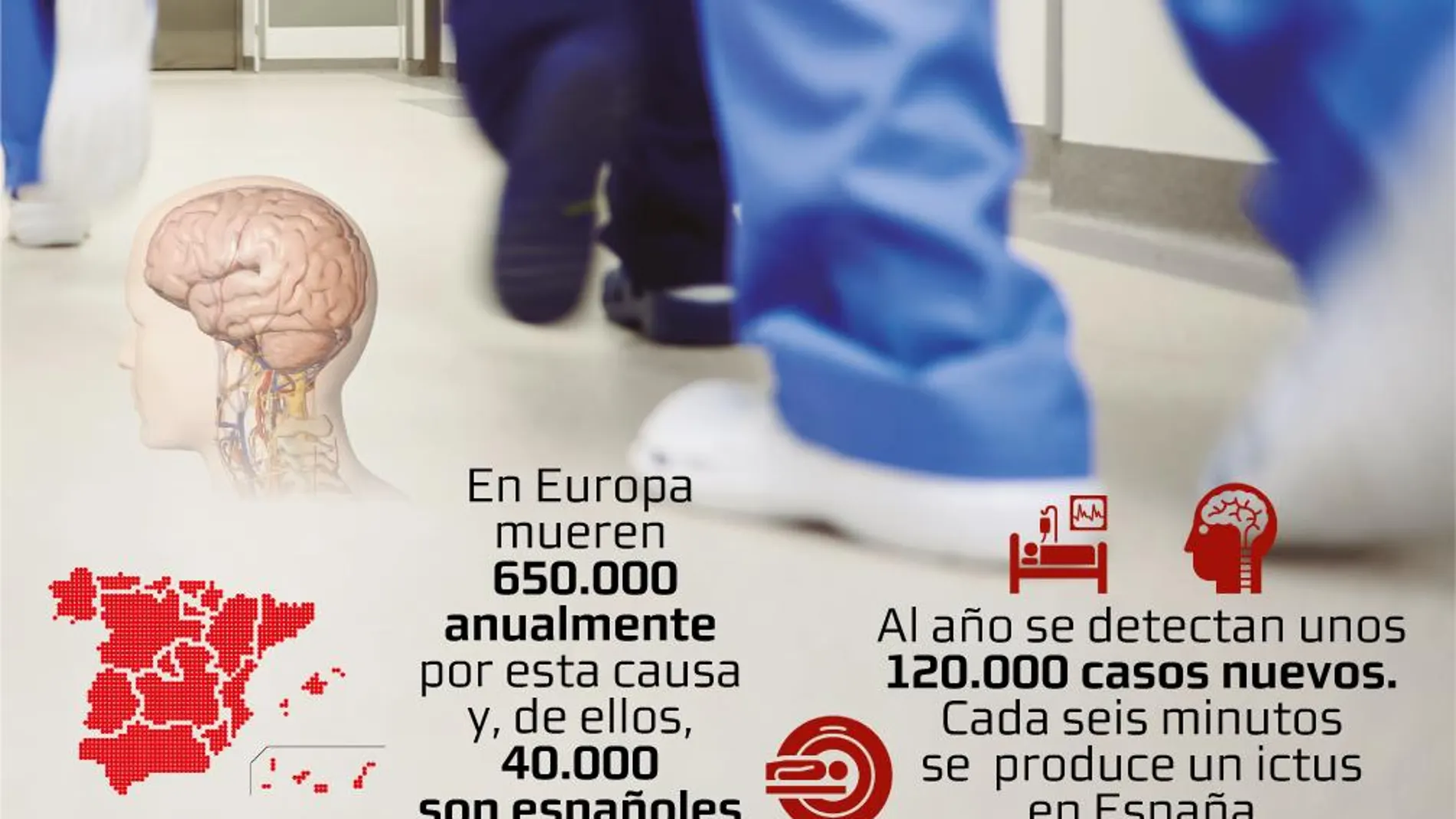
Tras detectar un 30% de reducción de estas urgencias, los médicos insisten en que no hay que dejar de ir al hospital
Si de repente presenta dificultad para hablar, una asimetría de rasgos faciales, pérdida de visión, de fuerza o de sensibilidad de un lado del cuerpo, o inestabilidad para mantenerse en pie o caminar, podría estar sufriendo un ictus. Y pese al miedo de infectarse de Covid-19, no hay que perder ni un minuto. «Durante el confinamiento hemos visto reducido el número de consultas a urgencias de pacientes con ictus en aproximadamente un 30%, y en muchas ocasiones, han llegado a los hospitales más tarde», alerta el doctor Jaime González-Valcárcel, coordinador de la Unidad de Ictus Territorial de Quirónsalud Madrid. Es una emergencia médica en la que el tiempo es un factor fundamental: «Los tratamientos aplicables para mejorar la circulación cerebral son muy eficaces, pero sólo si se realizan en las primeras horas después del inicio de los síntomas», precisa.
El manejo de estos pacientes en su fase aguda «mejora el pronóstico de la enfermedad. Actualmente disponemos de tratamientos de revascularización, que, aplicados lo antes posible, reducen drásticamente el riesgo de secuelas importantes en pacientes con ictus. Pero todo esto sólo es posible si los pacientes acuden inmediatamente a un hospital con unidad de ictus», hace hincapié el doctor. De ahí que aunque las personas puedan tener miedo a infectarse por coronavirus, no se puede posponer.
De hecho, los hospitales han establecido circuitos «limpios» para minimizar ese riesgo: «Cada hospital ha organizado sus servicios de urgencias de la mejor manera posible para minimizar el riesgo de un posible contagio. En las urgencias del complejo hospitalario Ruber Juan Bravo por ejemplo, los pacientes con sospecha de ictus son dirigidos a un box “limpio”, y una vez realizadas las pruebas necesarias, y descartado que el propio paciente esté infectado, dirigidos a una zona de hospitalización en la que no hay pacientes infectados con coronavirus». En otros hospitales la entrada a urgencias está dividida en dos zonas, una para pacientes con Covid-19 y otra para el resto de urgencias.
Por eso ante la sospecha de estar sufriendo un ictus, hay que llamar de forma inmediata a los servicios de emergencia y esperar a la llegada de una ambulancia medicalizada. «Es preferible esperar la llegada de los profesionales en reposo y en posición horizontal. En ningún caso se ha de tomar por su propia cuenta tratamiento alguno, y es preferible no comer ni beber nada hasta ser valorado por un médico.
El paciente no deberá desplazarse por sus propios medios, y sobre todo no conducir para acudir al hospital», incide el experto, que precisa que siempre es mejor esperar a una ambulancia porque «existen circuitos de código ictus extrahospitalario, que permiten que los pacientes sean dirigidos directamente a los centros con una unidad de ictus, con todos los medios necesarios para el tratamiento de estos casos en los mejores tiempos posibles. Por otro lado, los pacientes con ictus pueden presentar, además, un empeoramiento durante el traslado a los centros».

Pero, ¿por qué es tan esencial no posponer la llamada? El doctor González-Valcárcel explica que el ictus «comienza de manera brusca, con la obstrucción de un vaso, que impide la llegada de la sangre a una zona del cerebro. Inmediatamente, empiezan a morir neuronas, pero gracias a mecanismos de defensa naturales, otras resisten a la falta de riego durante un tiempo. Para salvar el mayor territorio cerebral posible, es esencial desobstruir la arteria ocluida lo antes posible.
En las unidades de ictus como la del Grupo Quironsalud de Madrid, se pueden aplicar dos tipos de tratamiento para desobstruir las arterias: el tratamiento fibrinolítico por vía intravenosa, que tan solo es eficaz si se administra en las primeras cuatro horas y medias desde el inicio de los síntomas; y la trombectomía mecánica, la retirada del trombo a través de un cateterismo. En ambos casos, el éxito del procedimiento depende directamente de la rapidez con la que se logre restaurar una correcta circulación cerebral».
Algo esencial porque una de cada seis personas sufrirá un ictus, según la Federación Española de Ictus. «Es la principal causa de discapacidad en el adulto, y la segunda causa de mortalidad en el mundo occidental», y gracias al tratamiento en fase aguda, «hemos visto una reducción importante de la morbimortalidad en las últimas décadas. Un gran porcentaje de pacientes se recuperan completamente o con secuelas leves. Por desgracia, otros pacientes pueden tener secuelas a largo plazo, que van desde pequeñas molestias como pérdida de sensibilidad de una parte del cuerpo hasta limitaciones importantes como una pérdida de fuerza de un lado del cuerpo que limite completamente la movilidad del paciente o un trastorno grave del lenguaje que imposibilite la comunicación verbal».
En caso de aquellas personas que han tenido un ictus, «tienen más riesgo de sufrir otro. Sin embargo, con los tratamientos adecuados, adaptados en cada caso, el riesgo de recurrencia se reduce drásticamente». No solo la edad es un factor de riesgo. «La hipertensión arterial, la dislipemia, la diabetes, los hábitos de vida poco saludables –como el tabaquismo, el sedentarismo, el sobrepeso y el consumo excesivo de alcohol– también lo son.
Finalmente, algunas patologías cardiacas, como la fibrilación auricular, son causa frecuente de ictus». En el caso de aquellos pacientes que estén tomando Sintrom, este medicamento «reduce el riesgo. Pero tiene sus limitaciones. Es un fármaco anticoagulante, y por lo tanto, a la vez que disminuye el riesgo de formación de trombos (ictus isquémicos), aumenta el riesgo de sangrado (ictus hemorrágico). Es un fármaco con muchas interacciones, y que requiere un control estrecho de su efecto anticoagulante mediante analíticas frecuentes para asegurarnos que el paciente está correctamente protegido», precisa.
Pese a la elevada morbilidad que causa, se estima que, controlando los factores de riesgo, se podrían reducir hasta el 80% de los casos. Por eso, en pacientes que nunca han tenido un ictus, resulta esencial «controlar la tensión arterial y realizarse al menos una analítica anual para controlar el colesterol y la aparición de una diabetes. Además de llevar unos hábitos de vida saludable. Y en pacientes que ya lo han sufrido, además de un control aún más estricto de los factores de riesgo, es necesario un tratamiento antitrombótico adecuado a la causa del ictus», concluye.
✕
Accede a tu cuenta para comentar




