
Hito histórico
40 años del primer trasplante de hígado en España: "Fue un milagro"
La intervención tuvo lugar el 23 de febrero de 1984 en el Hospital de Bellvitge, cuando solo había cuatro equipos en el mundo que realizaban esta cirugía de forma regular. Desde entonces, cuando los medios disponibles para llevar a cabo este complejo procedimiento eran muy pobres, las cosas han cambiado mucho
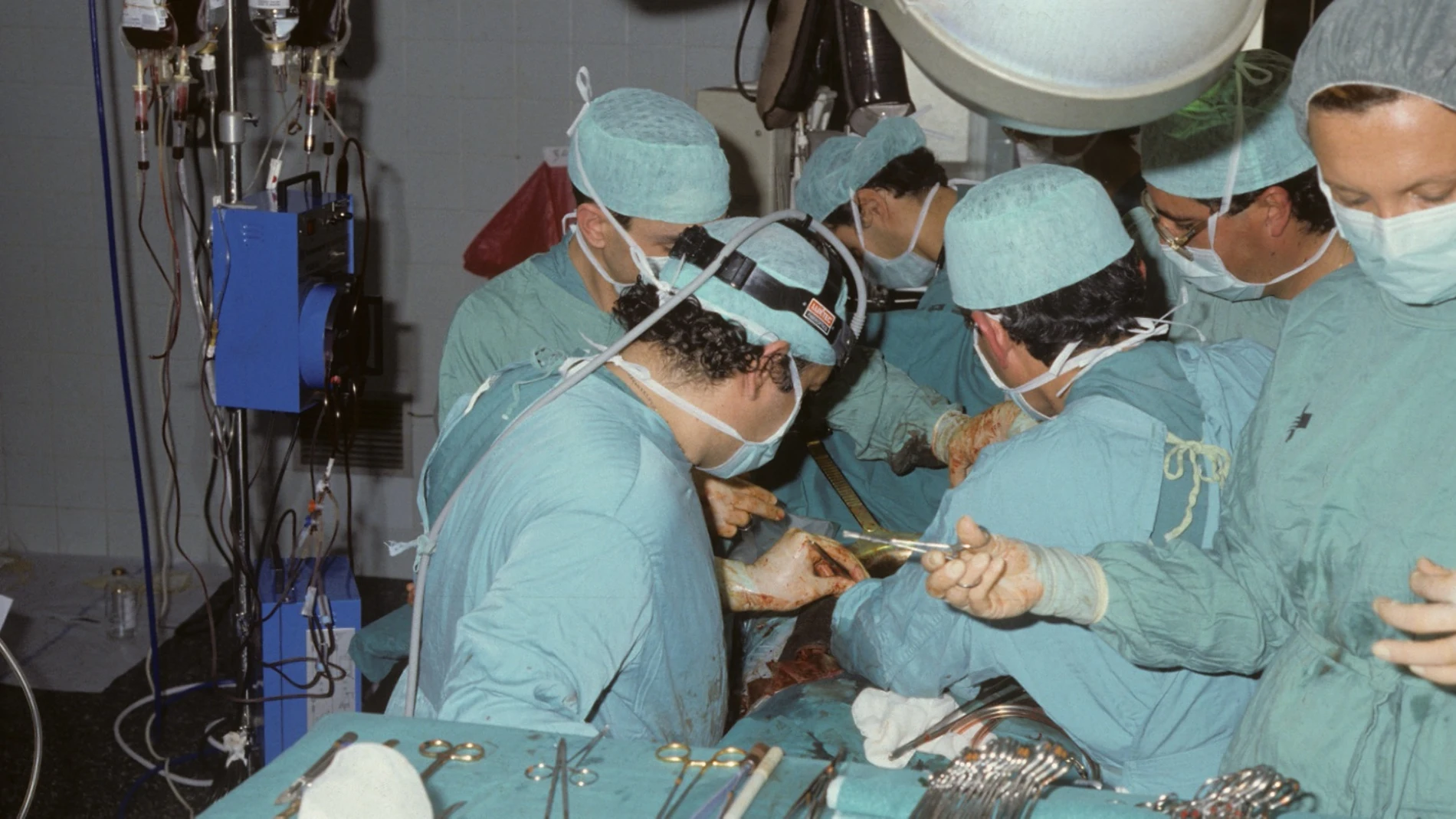
Era la noche del 22 de febrero de 1984. Habían recibido el aviso de que en Vall d'Hebron había un hígado listo para ser trasplantado. Los doctores Eduardo Jaurrieta y Carles Margarit, que llevaban tiempo trabajando con un equipo multidisciplinar para preparar todo de cara al gran día, estaban a punto de lograr un hito en la medicina española con el primer trasplante de hígado.
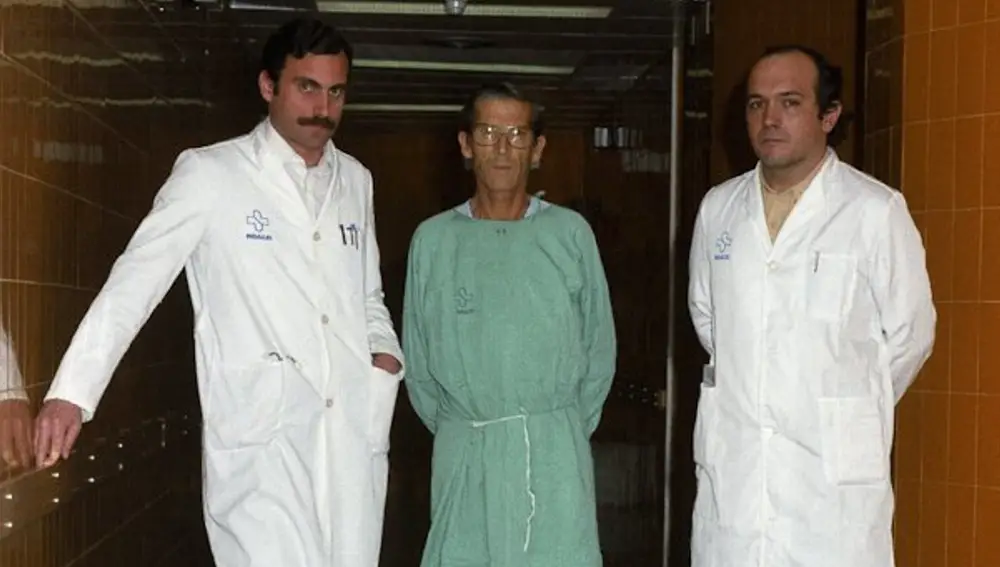
El receptor era Juan Cuesta, un trabajador de SEAT con un tumor hepático a quien, tras diversas intervenciones previas, no le quedaba más alternativa que la sustituir su hígado por uno sano. “Sin un trasplante, aquel paciente no hubiera tenido más opciones terapéuticas”, recuerda Alfonso Osorio, cirujano que participó en aquel primer trasplante, quien indica que “por entonces, los pacientes morían a la espera de un hígado”.
Pero afortunadamente, un grupo de profesionales intrépidos del Hospital de Bellvitge estaba decidido a importar la técnica del trasplante de hígado a España, pese a que las condiciones para llevar a cabo un tipo de intervención de estas características en nuestro país no eran las mejores, y llevaban meses trabajando en esta línea.
Sin recursos
“Margarit estaba obsesionado con el tema y viajó a Pittsburg para aprender el procedimiento de la mano de Thomas Stariz, que fue quien realizó el primer trasplante de hígado del mundo. Por su parte, Jaurrieta estuvo en Hannover, con el equipo de Rudolf Pichlmayr, conociendo la técnica”, recuerda Osorio y ambos pusieron en marcha un equipo para aplicar dicha técnica inédita en España.
“Los enfermos requerían un solución que hasta entonces no podíamos darles”, señala, sin embargo el camino no estaba exento de obstáculos. “Los medios de los que disponíamos eran muy pobres”, comenta el cirujano, quien recuerda que para el traslado del órgano, que se extrajo en el hospital del Vall d'Hebron y se trasplantó en el el Hospital de Bellvitge, “usamos bolsas de plástico con hielo, que metimos en neveritas de la playa”. Es más, por entonces, los fármacos indicados para evitar el rechazo del órgano ni siquiera se comercializaban en España y fue un nefrólogo, con acceso a mercados del extranjero, quien tuvo que suministrárselos.
De hecho, todo se hizo como a “hurtadillas”. “El equipo trabajó de forma altruista para conseguir llevar a cabo el primer trasplante de hígado en España, sin cobrar nada por ello y fuera del horario de trabajo, porque teníamos que seguir con nuestra labor asistencial”.
Es más, para poder llevar a cabo la cirugía, era necesaria una autorización, que se solicitó a los juzgados hacia las 18 horas de esa misma tarde, y, a falta de una respuesta y ante la necesidad de llevar a cabo el trasplante de forma urgente para evitar que el nuevo órgano se deteriorara, la intervención arrancó antes de tener dicha autorización, que finalmente llegaría sobre las 2 de la madrugada.
Además, no hay que olvidar que “el de hígado es técnicamente el trasplante más complejo y laborioso que hay, tanto por la complejidad de las circulaciones y conexiones venosas, arteriales, biliales...como por el tamaño del órgano”. “De hecho, cuando nosotros hicimos el primer trasplantes ya se había hecho un centenar de riñón”.
En cualquier caso, el trasplante se llevó a cabo. “Margarit y Jaurrieta se trasladaron a la Vall d'Hebron para extraer el órgano del donante y yo me quedé en Bellvitge haciendo lo propio con el hígado del paciente”, relata Osorio. La intervención se prolongó durante unas 12 horas y el día 23 de febrero a las 10.30 culminó con éxito. “Fue todo un milagro”, reconoce el cirujano para a continuación destacar que “supuso el pistoletazo de salida para que otros hospitales con lista de espera empezaran a hacer trasplantes” y el de Bellvitge pusiera en marcha un programa estable de trasplante hepático.
Más supervivientes y nuevos trasplantados
A día de hoy, cuando el centro celebra el 40 aniversario de aquel hito, su Unidad de Trasplante Hepático suma ya 1920 trasplantes realizados y cada año cierra el curso con unas 50 o 60 intervenciones más. Y todo eso ha permitido ir acumulando experiencia, gracias a la cual se ha ido mejorando el procedimiento.
“En 40 años ha cambiado casi todo”, indica Laura Lladó, directora del programa de la Unidad de Trasplante Hepático, “desde la organización hospitalaria hasta el perfil del donante - que ya no corresponde al de una persona joven víctima de un accidente de tráfico, sino que ahora lo más frecuente son las donaciones en asistolia de personas más mayores-, pasando por la mejora de los métodos de preservación del órgano, la selección del donante y del receptor, el manejo de la anestesia, el conocimiento sobre los inmunosupresores o los avances técnicos”.
Y todo ello se traduce en una mayor supervivencia de los pacientes, que ha pasado del 40% aproximadamente, al 90 95%, y la posibilidad de ampliar las indicaciones para el trasplante para llegar así a un mayor número de personas.
“Como tenemos una mayor capacidad para conservar los órganos, tenemos donantes en asistolia cuyo hígado se mantiene con circulación extracorpórea y además la técnica de bipartición nos permite usar un mismo órgano para un receptor pediátrico y otro adulto, podemos permitirnos trasplantar a pacientes que hace unos años no trasplantaríamos, como las personas mayores”, comenta Lladó.
Recuperar órganos y mejorar la calidad de vida
Eso genera un nuevo desafío para los profesionales de este campo, que han de hallar la manera de poder disponer de suficientes hígados sanos para trasplantar. Si bien es cierto que las donaciones aún aumentado en los últimos 40 años, no hay órganos suficientes para satisfacer la demanda. De hecho, un 20% de las familias aún rechaza la posibilidad de donar un órgano de un familiar fallecido.
Así las cosas, en Cataluña, la lista de espera para recibir un hígado es de entre unas 80 y 100 personas, de los que un 5% fallece esperando el órgano. “El año pasado, el porcentaje fue del 3%”, constata Lladó, razón por la cual “se está haciendo mucha investigación para recuperar órganos que a día de hoy no se pueden usar para la donación”.
En cualquier caso, tales han sido los avances en este campo que en la actualidad el foco no únicamente está puesto en la supervivencia de los pacientes, sino en que éstos lo hagan con la máxima calidad de vida posible. “El problema de las personas trasplantadas a día de hoy es que son más mayores, lo que frecuentemente se asocia a problemas cardiovasculares. Por lo tanto, hemos de ir hacia un manejo multidisciplinar del paciente para garantizarle una mejor calidad de vida”
✕
Accede a tu cuenta para comentar






