Coronavirus
Los guardianes de la vacuna Covid sin efectos secundarios
Un equipo de investigadores del Hospital 12 de Octubre descubre en los receptores de los linfocitos T una vía alternativa más eficaz y segura para aplacar al virus
En la segunda planta del Hospital 12 de Octubre de Madrid, el silencio solo es interrumpido por las máquinas que analizan centenares de tubos con sangre a una velocidad supersónica. Más de 2.000 muestras se examinan al día en este aséptico y diáfano espacio comandado por el doctor Joaquín Martínez López, responsable del servicio de Hematología y Hemoterapia. Un poco más arriba, en la sexta, algunas de estas muestras han sido estudiadas desde marzo para elaborar un pionero test genético que en breve se convertirá en la piedra filosofal de la vacuna contra la Covid-19 y el perfeccionamiento de las PCR.
A required part of this site couldn’t load. This may be due to a browser
extension, network issues, or browser settings. Please check your
connection, disable any ad blockers, or try using a different browser.
Se trata de una investigación sin precedentes que se ha basado en la detección de receptores específicos en los linfocitos T para así determinar la capacidad del organismo para desarrollar una inmunidad artificial contra el coronavirus. Resulta complejo entender este descubrimiento que Martínez detalla con paciencia para trasladar lo que es una labor de ingeniería molecular al conocimiento del público general. «Existen dos tipos de inmunidad frente a los virus: la celular, que son los linfocitos T, y otra que es la humoral, o sea, los anticuerpos, en los que hasta ahora se habían centrado los estudios de la Covid-19», relata.
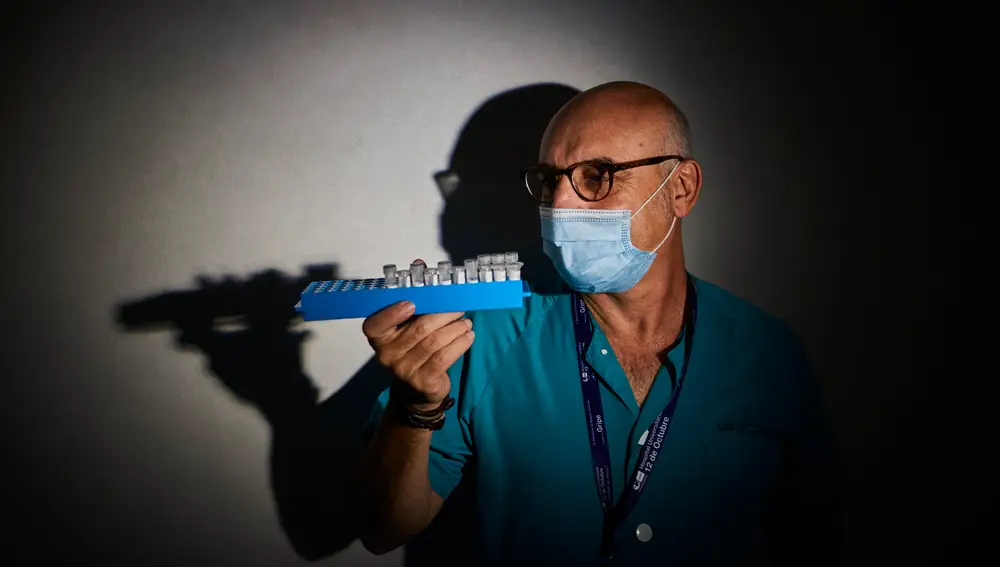
Lo que hacen los linfocitos T es reconocer al virus y destruirlo. Para ello tienen unos receptores en la superficie que detectan las proteínas del patógeno en cuestión y lo eliminan. Y es aquí donde entra en juego la labor del equipo de investigadores del 12 de Octubre: «Se trata de un receptor específico de coronavirus del que hasta ahora no conocíamos su secuencia, porque es un gen muy complejo», dice.
Lo más probable es que cuando lean esta explicación ustedes se pregunten: ¿Y en la práctica, esto para que nos sirve? Pues muy sencillo: en primer lugar para conseguir una PCR 100% fiable (las actuales lo son al 80%) y para comprobar si una persona que ha estado enferma ha generado una inmunidad celular ante la Covid-19. Hasta ahora se ha hablado mucho sobre la capacidad de generar anticuerpos en pacientes que se han contagiado y, de hecho, eran numerosas las dudas sobre la durabilidad de esta inmunidad, una incógnita que ahora queda resuelta con este test genético que comenzará a implementarse durante el primer trimestre de 2021.
Resultados en tiempo récord
Mientras Martínez nos relata las fases del proceso nos muestra algunas de las joyas de la corona del laboratorio, como una de las máquinas para tratar el ADN (que cuesta más de 200.000 euros cada unidad) o una solución del mismo que ha sido extraído de la sangre. En ese líquido gelatinoso es donde se encuentran todas las respuestas para la futura vacuna. «El poder identificar estos receptores proteicos es un gran avance para la elaboración de la vacuna, ya que al saber con exactitud la secuencia genética de esta proteína que reconoce el virus, se conseguiría una más precisa que generara así la inmunidad artificial sin haber pasado la enfermedad y reduce al máximo los efectos secundarios, algo que también es muy importante al elaborarla», asevera.
Hasta este momento, las vacunas que están en desarrollo se han basado en fórmulas más empíricas, es decir, más genéricas. Se han utilizado todas las proteínas que los científicos pensaban que eran las más inmunogénicas y se han introducido en las unidades que todavía están en fase de prueba. Sin embargo, lo que propone el equipo de Martínez (compuesto por cuatro expertos de este hospital madrileño) es el diseño a partir de una única proteína, más bien en «la proteína» que detecta el virus, «lo que su pone un avance, porque cuantas más proteínas y de mayor tamaño se introducen en la vacuna, más problemas puede desencadenar en el paciente que se le suministra», añade.
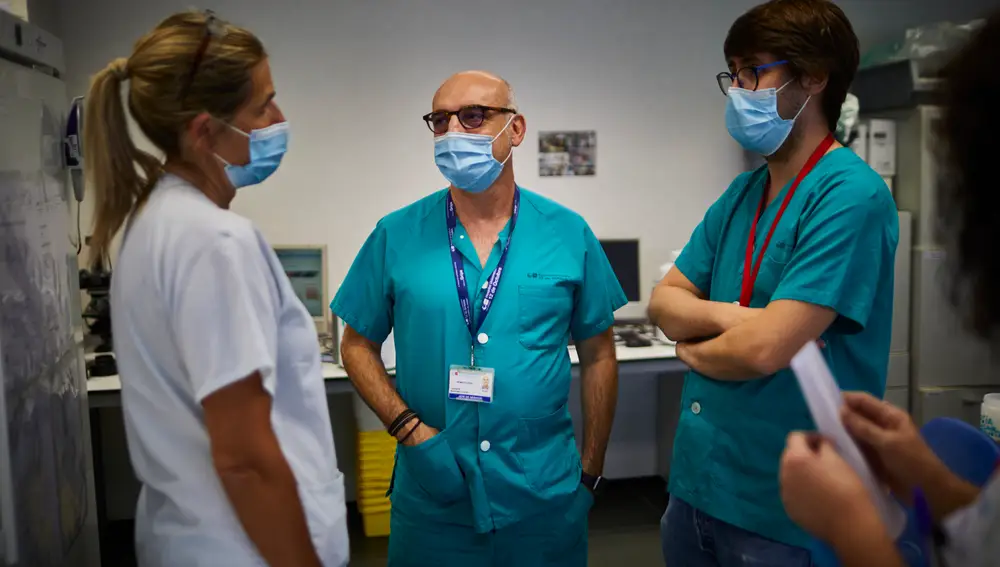
Según el hematólogo, el estudio se ha realizado en tiempo récord: comenzaron a trabajar en ello nada más desatarse la pandemia, en marzo, y en julio ya tenían los primeros resultados provisionales. El estudio, que se hace en colaboración con una empresa estadounidense, trabaja con más de 1.000 muestras de pacientes que han pasado la enfermedad, «yo mismo incluido, que la padecí de manera asintomática», afirma el doctor.
Predisposición genética
Según los primeros resultados obtenidos, el 100% de los enfermos han mostrado inmunidad celular al mes de haber pasado la infección, lo cual supone una noticia muy positiva de cara a una reinfección. «De igual modo, hemos constatado que los enfermos que tardan más tiempo en desarrollar la inmunidad son aquellos que han estado más graves», informa el investigador.
De manera paralela, de este estudio principal han nacido otras investigaciones que suponen un paso adelante en cuanto al conocimiento del coronavirus y su comportamiento en el organismo humano. «A través de la LHA se está analizando la probabilidad de sufrir la enfermedad de una manera más grave, más ligera o asintomática en función de la genética de cada persona. Sin embargo, este estudio todavía se encuentra en una fase incipiente sobre la que no tenemos datos suficientes», relata. Al mismo tiempo indagan en la capacidad de persistencia de esos linfocitos, lo cual requiere aún meses para obtener datos fiables.
Sobre la inversión que ha implicado este proyecto, las cifras son astronómicas. «Hemos dedicado recursos internos para una parte y luego hemos recibido fondos de las empresas estadounidenses con las que estamos colaborando. Podríamos hablar de millones de dólares. Ya se sabe que la investigación es cara», aclara Martínez haciendo hincapié en la necesidad de inversión en I+D+I para ser una sociedad más competente y preparada de cara a afrontar pandemias como en la que nos encontramos inmersos.
✕
Accede a tu cuenta para comentar

La dimisión de Mazón
El PP no firmará otro pacto con Vox: «Si quieren ir a elecciones, que lo digan»

Juicio al fiscal general
